Причины возникновения патологии
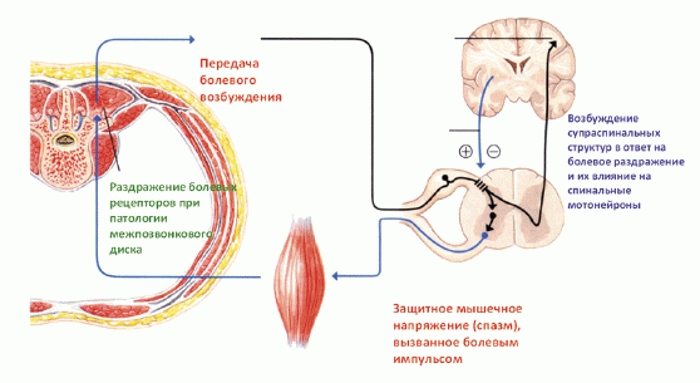
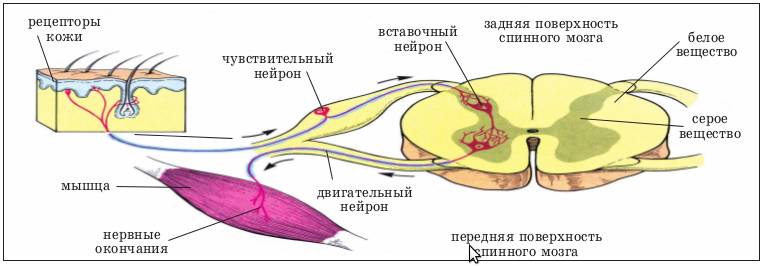
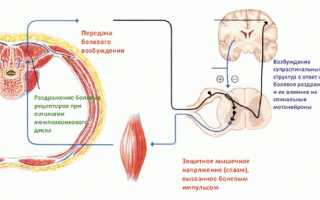
Длительное воздействие повышенных нагрузок на спину может привести к развитию данного синдрома. В результате мышцы находятся в постоянном напряжении, что нарушает кровообращение и вызывает отечность околомышечных тканей. Отек, сжатие нервных окончаний и сосудов в мышечных волокнах — следствие спазма плотных мышц. Это может привести к хроническому болевому синдрому, который, в свою очередь, усиливает спазм и вызывает рефлекторные реакции.
Разные заболевания могут вызывать спазмы мышечной ткани как защитный ответ на внешние факторы. Однако, если этот процесс становится постоянным, он может привести к дегенеративным изменениям в мышечной ткани и нарушить нормальное функционирование мышцы.
Врачи отмечают, что мышечно-тонический синдром проявляется в виде постоянного напряжения мышц, что может приводить к болевым ощущениям и ограничению подвижности. Основные признаки включают болезненность в области спазмированных мышц, утомляемость и снижение гибкости. Специалисты подчеркивают важность ранней диагностики, так как игнорирование симптомов может привести к хроническим болям и ухудшению качества жизни. Лечение синдрома обычно комплексное и включает физиотерапию, массаж, а также медикаментозную терапию для снятия боли и расслабления мышц. Врачи рекомендуют также заниматься физической активностью и выполнять специальные упражнения для укрепления мышечного корсета, что способствует предотвращению рецидивов.

Виды и характерная симптоматика
Рецидив синдрома проявляется мышечным напряжением и уплотнением тканей, что значительно снижает подвижность.
Существует несколько видов синдрома:
- Синдром передней стенки грудного отдела. Боль напоминает симптомы стенокардии, но не вызывает изменений на ЭКГ. Во время физической активности боль уменьшается.
- Синдром передней лестничной мышцы. Увеличение тонуса этой мышцы может привести к синдрому запястного канала, который характеризуется длительными болями и онемением в кисти. Эта форма синдрома затрагивает только одну сторону.
- Синдром нижней косой мышцы головы. Проявляется интенсивной, постоянной болью в затылочной области, усиливающейся при поворотах головы. Часто сопровождается схваткообразными болями в лицевых мышцах.
- Синдром малой грудной мышцы. Дистрофические изменения в мышечной ткани могут сжимать сосуды и нервы, нарушая нормальное кровоснабжение конечности. Чаще всего заболевание связано с профессиональной деятельностью, когда повторяющиеся движения приводят к микротравмам и прогрессированию синдрома.
- Синдром грушевидной мышцы. Сжатие седалищного нерва мышцей, контролирующей движение бедра. Боль может ощущаться в ягодицах и распространяться на верхнюю часть бедра, голень и пах, напоминая симптомы радикулита. Возможна парестезия в нижней конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Заболевания тазобедренного сустава и изменения в крестцово-подвздошных соединениях вызывают рефлекторную реакцию этой мышцы, что сопровождается дискомфортом и болями при движении.
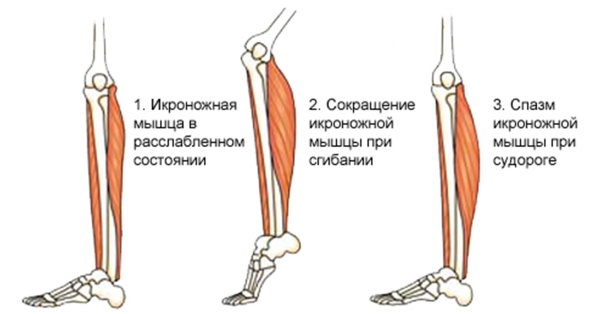
- Судорожные спазмы икроножной мышцы. Могут возникать при быстром сгибании стопы и длиться от нескольких секунд до нескольких минут. Этот синдром может быть вызван недостатком микроэлементов и витаминов, малоподвижным образом жизни или нарушением кровообращения.
- Судорожные спазмы спины. Локализуются в средней части спины и могут иметь различную продолжительность.
- Лопаточно-реберный синдром. Сопровождается болями в верхней части лопаток и плечах, которые могут иррадиировать в грудную область. Двигательная активность может снижаться. Причиной служат патологические изменения в шейном отделе позвоночника и остеохондроз.
- Синдром подвздошно-поясничной мышцы. Может возникнуть из-за травмы этой мышцы или области, где она расположена. Также причиной могут быть изменения в поясничном отделе позвоночника и мышцах грудопоясничного сегмента, вызванные заболеваниями суставов и органов малого таза.
- Цервикалгия. Локализуется в шейном отделе и характеризуется болью, мышечным спазмом и ограничением подвижности шеи, а также головокружением и нарушением зрения. Отличается внезапным началом.
- Люмбалгия. Проявляется острой или хронической болью в поясничном отделе, вызванной защемлением спинномозговых нервных корешков. Это может произойти из-за резких наклонов, подъема тяжестей и других активностей. Боль может быть как правосторонней, так и левосторонней.
Основным признаком этих заболеваний является ноющая боль, охватывающая большие участки тела, включая всю левую или правую часть спины и верхнюю часть шеи. Пациенты испытывают значительный дискомфорт, что может приводить к нарушениям сна и поиску удобного положения.
Еще одним распространенным симптомом является образование узелков в мышечной ткани, которые можно обнаружить при пальпации. В этих областях сосредоточены болезненные ощущения, называемые триггерными точками. При длительном течении заболевания в мышечных волокнах могут образовываться отложения солей кальция, что приводит к возникновению болезненных уплотнений.
| Признак мышечно-тонического синдрома | Локализация | Методы лечения |
|---|---|---|
| Мышечная боль и напряжение | Шея, спина, плечи, поясница, бедра | Массаж, мануальная терапия, физиотерапия (УВЧ, электрофорез), лечебная физкультура, иглорефлексотерапия |
| Ограничение подвижности в суставах | Шея, спина, плечи, тазобедренные суставы, коленные суставы | Мануальная терапия, кинезитерапия, стретчинг |
| Головная боль напряжения | Затылок, виски, лоб | Массаж головы и шеи, медикаментозная терапия (анальгетики, миорелаксанты), физиотерапия |
| Повышенный мышечный тонус | Различные группы мышц | Миорелаксанты (внутрь или внутримышечно), ботулинотерапия |
| Триггерные точки (болезненные узелки в мышцах) | Различные группы мышц | Массаж, иглоукалывание, местная инъекция анестетиков или ботулотоксина |
| Онемение и парестезии | Руки, ноги, лицо | Физиотерапия, медикаментозная терапия (нейропротекторы), лечебная физкультура |
| Нарушение осанки | Спина, шея | Лечебная физкультура, корригирующая гимнастика, мануальная терапия |
| Психоэмоциональные нарушения (тревожность, депрессия) | Психотерапия, медикаментозная терапия (анксиолитики, антидепрессанты) |
Диагностика
При подозрении на заболевание рекомендуется обратиться к невропатологу для первичного обследования. Врач проведет пальпацию уплотнений. Если при нажатии на эти участки боль усиливается, это может указывать на наличие патологии.
Затронутая область тела может проявляться следующими признаками:
- нарушение кровоснабжения тканей;
- снижение рефлекторной активности;
- локальное понижение температуры;
- бледность кожи.
Важно установить основное заболевание, вызвавшее данный синдром. Для этого могут быть назначены рентгенография позвоночника, а также компьютерная или магнитно-резонансная томография.
Жалобы пациента, результаты обследования и лабораторные анализы помогут врачу поставить точный диагноз и разработать план лечения.
Мышечно-тонический синдром вызывает много обсуждений среди пациентов и специалистов. Люди часто описывают симптомы, такие как постоянное напряжение мышц, боли в спине и шее, а также ограничение подвижности. Многие отмечают, что стресс и малоподвижный образ жизни усугубляют состояние. В лечении синдрома акцент делается на комплексный подход: физиотерапия, массаж и лечебная физкультура. Некоторые пациенты делятся положительным опытом использования методов остеопатии и мануальной терапии. Также важным аспектом является работа с психологом для снижения уровня стресса. В целом, успешное лечение требует терпения и регулярности, и многие отмечают улучшение качества жизни после начала терапии.

Методы лечения
Начинать лечение следует с устранения основной причины заболевания, вызвавшей осложнения.
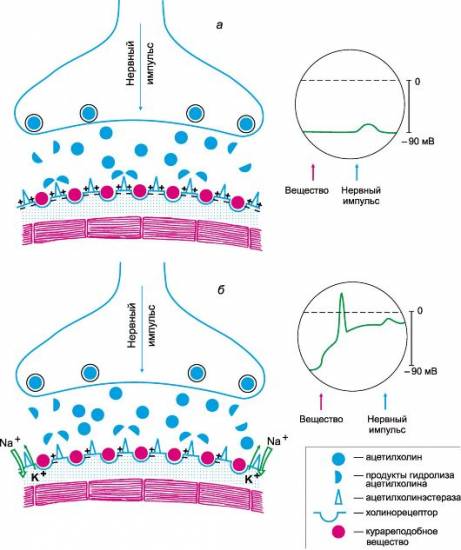
В медикаментозной терапии применяются миорелаксанты, среди которых наиболее популярны Мидокалм и Сирдалуд. Для уменьшения болевого синдрома и снятия воспаления назначаются нестероидные противовоспалительные средства, такие как Мовалис и Вольтарен.
Чтобы предотвратить болевые импульсы в пораженных областях, рекомендуется проводить инъекции глюкокортикоидов и обезболивающих препаратов.
Дополнительные методы лечения включают мануальную терапию и массаж, которые помогают привести мышцы в тонус и снизить уровень боли. Иглорефлексотерапия также положительно влияет на передачу импульсов по нервным волокнам.
Для уменьшения нагрузки на позвоночник и улучшения кровообращения используются физиотерапевтические процедуры.
Хирургическое вмешательство необходимо при наличии грыжи межпозвоночного диска. Лазерная термодископластика включает облучение пораженных дисков, что способствует стимуляции роста хрящевых клеток и ускоряет восстановительные процессы.
После завершения лечения для профилактики спазмов и поддержания мышечного тонуса рекомендуется физиотерапия, лечебная физкультура и специально подобранные упражнения.
Если симптомы вновь проявляются, необходимо незамедлительно обратиться к врачу.
Заключение
Следуя рекомендациям и плану лечения, можно избавиться от болей в мышцах и спазмов, что способствует более быстрому восстановлению. Регулярные обследования и консультации у невропатолога также важны. Чтобы предотвратить повторное появление проблемы, стоит придерживаться умеренных физических нагрузок на шейный, спинной и пояснично-крестцовый отделы позвоночника.
Ранняя диагностика и лечение играют ключевую роль в предотвращении мышечных спазмов и прогрессирования заболевания.

Вопрос-ответ
Какие основные симптомы мышечно-тонического синдрома?
Основные симптомы мышечно-тонического синдрома включают постоянное напряжение мышц, болезненность в определенных областях, ограничение подвижности, а также возможные головные боли и усталость. Пациенты могут также испытывать дискомфорт при выполнении обычных движений.
Каковы методы лечения мышечно-тонического синдрома?
Лечение мышечно-тонического синдрома может включать физиотерапию, массаж, мануальную терапию, а также применение медикаментов для снятия боли и воспаления. Важно также учитывать психоэмоциональное состояние пациента и при необходимости использовать методы релаксации и стресс-менеджмента.
Как можно предотвратить развитие мышечно-тонического синдрома?
Для предотвращения мышечно-тонического синдрома рекомендуется поддерживать активный образ жизни, регулярно заниматься физической активностью, следить за осанкой, а также избегать длительных статических нагрузок. Также полезно уделять внимание техникам релаксации и управлению стрессом.
Советы
СОВЕТ №1
Обратите внимание на первые признаки мышечно-тонического синдрома, такие как постоянное напряжение мышц, боли в спине или шее, а также ограничение подвижности. Чем раньше вы заметите симптомы, тем быстрее сможете обратиться к специалисту для диагностики и лечения.
СОВЕТ №2
Регулярно выполняйте упражнения на растяжку и укрепление мышц. Это поможет снизить напряжение и улучшить гибкость, что может значительно уменьшить проявления синдрома. Консультируйтесь с физиотерапевтом для подбора индивидуальной программы.
СОВЕТ №3
Следите за своей осанкой, особенно если вы много времени проводите за компьютером или в сидячем положении. Правильная осанка помогает предотвратить избыточное напряжение мышц и снижает риск возникновения мышечно-тонического синдрома.
СОВЕТ №4
Не забывайте о важности психоэмоционального состояния. Стресс и напряжение могут усугублять симптомы синдрома. Рассмотрите возможность практики медитации, йоги или других методов релаксации для снижения уровня стресса.