Когда назначается операция
Хирургическое вмешательство следует рассматривать как один из вариантов лечения пациентов с болями в спине, вызванными компрессионным переломом позвонков.
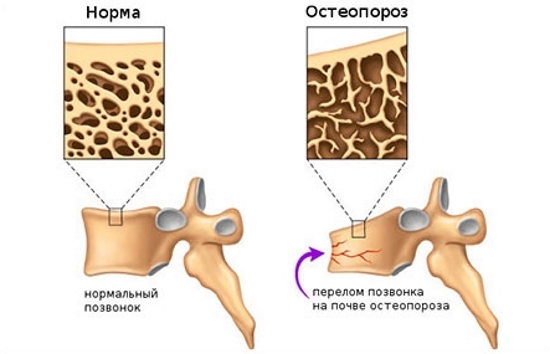
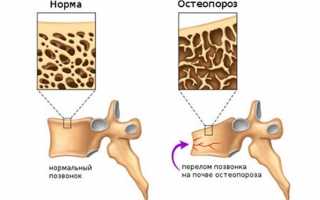
Большинство таких пациентов страдают от «разреженной кости», что является следствием прогрессирующего остеопороза. Это заболевание чаще всего диагностируется у пожилых женщин. Важные факторы, способствующие развитию остеопороза, включают длительный прием стероидов, астеническое телосложение, а также некоторые заболевания почек и печени.
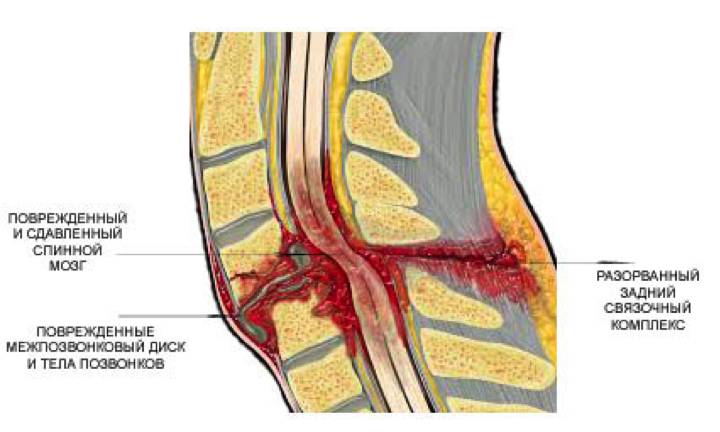
Реже компрессионный перелом позвоночника возникает из-за разрушения тела позвонка при доброкачественных или злокачественных опухолях. У пациентов с опухолевыми процессами или остеопорозом травма может произойти даже при незначительном механическом воздействии, например, после падения с высоты собственного роста или при обычных движениях, таких как наклон или резкий поворот.
Компрессионный перелом можно заподозрить при наличии одного или нескольких из следующих симптомов:
- Сильная боль в спине, уменьшающаяся в положении лежа, но усиливающаяся при ходьбе.
- Нарушение нормальной работы тазовых органов или конечностей.
- Небольшое снижение роста.
- Деформация позвоночника, включая изгибы и горб.
- Боль при наклонах или поворотах, затрудняющая выполнение этих действий.
У молодых и здоровых людей костная масса обладает высокой плотностью, поэтому переломы позвоночника чаще всего происходят из-за травм, таких как автомобильные аварии или падения с большой высоты.
В таких случаях проведение кифопластики не рекомендуется, так как вероятность прогрессирующей деформации прооперированного позвонка в период реабилитации крайне мала, а сама операция может сопровождаться различными техническими трудностями.
В этой ситуации лечение может быть проведено консервативным методом или, при наличии соответствующих показаний, может быть предложена другая операция, например, вертебропластика или удаление грыжи.
Врачи отмечают, что подготовка к кифопластике позвоночника играет ключевую роль в успешности процедуры. Перед операцией пациентам рекомендуется пройти полное обследование, включая МРТ и рентгенографию, чтобы точно оценить состояние позвоночника и выявить возможные противопоказания. Важно также обсудить с врачом все имеющиеся заболевания и принимаемые медикаменты, что поможет избежать осложнений.
Во время самой процедуры специалисты подчеркивают необходимость соблюдения стерильности и точности в выполнении манипуляций. Кифопластика, как правило, проходит под местной анестезией, что позволяет пациентам быстро восстановиться. Врачи подчеркивают, что после операции важно следовать рекомендациям по реабилитации, чтобы минимизировать риск рецидивов и обеспечить долгосрочный эффект. В целом, при правильной подготовке и проведении кифопластики, пациенты могут рассчитывать на значительное улучшение качества жизни.

Подготовка и проведение процедуры
Подготовка к кифопластике не требует специальных действий. Все нюансы обсуждаются с врачом, однако процесс подготовки можно разделить на несколько этапов:
- В стационаре проводится детальное медицинское обследование, где будет осуществляться хирургическое вмешательство. Обязательно берется анализ крови по 27 параметрам.
- Выполняется визуализирующая диагностика позвоночного канала и столба с использованием МРТ или компьютерной томографии, а также нескольких рентгеновских снимков в различных проекциях и денситометрия.
- Консультация врача по вопросам, связанным с особенностями заболевания, его продолжительностью и другими важными аспектами.
Если противопоказания не обнаружены, пациента направляют на операцию.
Во время хирургического вмешательства пациента укладывают на операционный стол на живот. Затем ему внутривенно вводят седативные и обезболивающие препараты, а также начинается постоянный мониторинг функций жизненно важных органов.
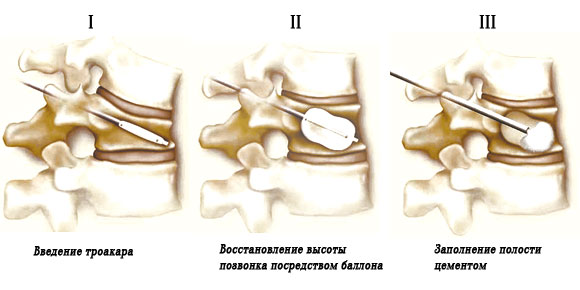
После обработки операционного поля хирург вводит в область поврежденного позвонка металлический троакар (трубку-проводник). Затем в зоне перелома размещается воздушный баллон, который заполняется жидкостью. Эта манипуляция восстанавливает форму поврежденного позвонка и создает внутри него полость.
После этого баллон сдувают и удаляют, а образовавшуюся полость заполняют цементирующим материалом. Цемент затвердевает всего через несколько минут, обеспечивая стабилизацию позвонка и снижая риск возникновения компрессионных переломов в будущем.
Время затвердевания материала и период, в течение которого он остается в пастообразном состоянии, являются ключевыми характеристиками этого вещества. Хирург должен завершить введение и заполнение области компрессионного перелома в течение 6–11 минут.
| Этап процедуры | Детали процедуры | Возможные осложнения |
|---|---|---|
| Предварительная подготовка (до госпитализации) | Полное медицинское обследование (анализы крови, мочи, ЭКГ, рентген, КТ/МРТ), консультации специалистов (кардиолог, анестезиолог), информированное согласие пациента, прекращение приема некоторых лекарств (например, аспирина) | Аллергические реакции на медикаменты, осложнения, связанные с сопутствующими заболеваниями |
| Подготовка к операции (в операционной) | Мониторинг жизненно важных функций (пульс, давление, сатурация), местная или общая анестезия, антисептическая обработка кожи, позиционирование пациента | Травмы нервов, гипотензия, брадикардия |
| Проведение кифопластики | Под контролем рентгена или флюороскопии выполняется пункция тела позвонка, введение баллона для расширения тела позвонка, введение костного цемента (полиметилметакрилата) | Перелом позвонка, повреждение спинного мозга, эмболия, инфекция |
| Послеоперационный период | Мониторинг жизненно важных функций, контроль боли, профилактика тромбоэмболии, ранняя активизация пациента, реабилитационные мероприятия (ЛФК, физиотерапия) | Кровотечение, инфекция, боль в спине, неврологические осложнения |
| Выписка и реабилитация | Инструкции по уходу за собой, рекомендации по физической активности, контрольные осмотры у врача | Рецидив боли, ограничение подвижности |
Противопоказания
Кифопластика имеет противопоказания, которые делятся на абсолютные и относительные.
Кифопластика позвоночника — это процедура, которая вызывает много обсуждений среди пациентов и специалистов. Многие отмечают, что операция значительно улучшает качество жизни, позволяя избавиться от болей и восстановить подвижность. Пациенты делятся положительными отзывами о быстром восстановлении и минимальной травматичности метода. Однако не все так однозначно: некоторые выражают опасения по поводу возможных осложнений и долгосрочных результатов. Важно, чтобы каждый пациент тщательно обсуждал все аспекты с врачом, учитывая индивидуальные особенности своего состояния. В целом, кифопластика воспринимается как эффективное решение для лечения компрессионных переломов позвоночника, особенно у пожилых людей.

Абсолютные противопоказания:
- Остеомиелит.
- Повреждение тела позвонка без выраженной симптоматики.
- Проблемы со свертываемостью крови.
- Личная непереносимость контрастных веществ и цементирующего материала.
Относительные противопоказания:
Значительное сужение центрального канала, инфекционные заболевания органов, а также радикулопатия или миелопатия, возникающие вблизи перелома.

Какие могут быть осложнения
Хотя процедура проста и безопасна, в редких случаях могут возникнуть осложнения. Возможные последствия включают:
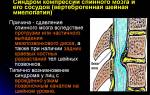
- Сдавление спинного мозга из-за утечки цементирующего вещества в эпидуральное пространство. Степень серьезности зависит от объема материала, попавшего в позвоночный канал. Если количество костного цемента незначительное, выраженные симптомы и необходимость повторного вмешательства, как правило, отсутствуют.
- Аллергические реакции на материалы и растворы, используемые во время операции.
- Инфекционные осложнения. Это явление встречается крайне редко, так как манипуляции проводятся через небольшие проколы. Риск инфицирования снижается благодаря тому, что во время полимеризации костный цемент нагревается до температуры около +70°С.
- Повреждение спинного мозга или нервных корешков из-за неправильного размещения инструментов.
Реабилитация
Благодаря малоинвазивной методике кифопластики восстановительный период после операции занимает минимальное время. Уже через 2 часа после вмешательства пациент может сидеть и свободно передвигаться (при отсутствии осложнений). Ограничения в физической активности не требуются, так как для затвердевания цементирующего материала достаточно 10 минут. В некоторых случаях врач может рекомендовать носить легкий корсет в течение нескольких недель после операции.
Период пребывания в стационаре не превышает одного дня, в который была проведена процедура.
На некоторое время следует избегать подъема тяжестей. Спустя 14 дней, по рекомендации врача, можно начинать занятия лечебной физкультурой (ЛФК) для укрепления мышц брюшного пресса и спины.
Вопрос-ответ
Что такое кифопластика позвоночника?
Кифопластика — это аналогичная процедура, во время которой в тело сломанных позвонков сначала вводят специальный баллон, раздувающийся под давлением. Это способствует исправлению деформации и образованию в теле позвонка полости.
Почему мне так больно после кифопластики?
Постоянная боль: Боль, вызванная процедурой, обычно проходит в течение двух недель. Однако некоторые пациенты могут жаловаться на постоянную боль после кифопластики. Это может быть связано с раздражением тканей, задействованных в самой процедуре. Более вероятно, что это связано с артритом и дегенерацией позвоночника.
Когда делают кифопластику?
Показания. Данное хирургическое вмешательство следует рассматривать как методику выбора (наилучшую из возможных вариантов) для лечения пациентов, страдающих от болевых ощущений в области спины, которые являются следствием компрессионного перелома позвонков.
Чем отличается кифопластика от вертебропластики?
Вертебропластика – это хирургическая процедура, используемая для лечения переломов позвонков. Кифопластика – хирургический метод, позволяющий лечить переломы позвонков малоинвазивным методом.
Советы
СОВЕТ №1
Перед проведением кифопластики обязательно проконсультируйтесь с опытным нейрохирургом или ортопедом. Обсудите все возможные риски и преимущества процедуры, а также альтернативные методы лечения, чтобы принять обоснованное решение.
СОВЕТ №2
Подготовьтесь к процедуре заранее: пройдите все необходимые обследования, такие как МРТ или КТ, и соберите медицинскую историю. Это поможет врачу лучше понять вашу ситуацию и выбрать оптимальный подход к лечению.
СОВЕТ №3
После процедуры следуйте рекомендациям врача по реабилитации. Это может включать ограничение физической активности, выполнение специальных упражнений и регулярные контрольные осмотры, чтобы обеспечить успешное восстановление.
СОВЕТ №4
Обсудите с врачом возможность использования обезболивающих и противовоспалительных препаратов после операции. Это поможет вам справиться с дискомфортом и ускорить процесс восстановления.