Причины возникновения заболевания
Развитию компрессионно-ишемической радикулопатии способствуют две ключевые причины:
- остеохондроз;
- травмы позвоночника.
Остеохондроз — это заболевание, вызванное возрастными изменениями в хрящевых тканях. Однако защемление нервных окончаний может встречаться и у молодых людей. Это связано с длительным нахождением в неудобных позах, что приводит к травмированию и сдавливанию нервных корешков. В запущенных случаях радикулопатии определенные участки позвоночника могут полностью утратить свои функции.
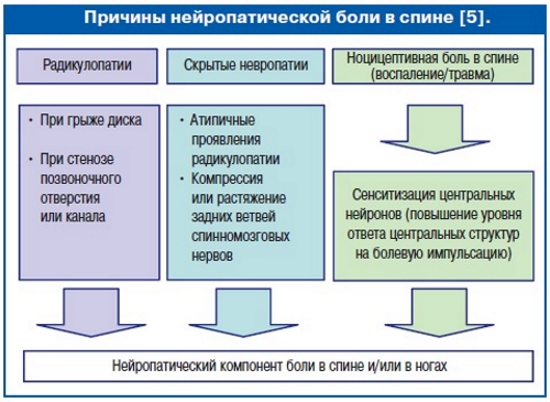
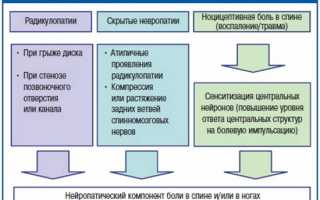
Радикулопатия классифицируется в зависимости от причин и механизмов возникновения. Наиболее распространенной является дискогенная форма заболевания. При этом типе радикулопатии симптомы возникают из-за истончения и проседания межпозвоночного диска, что приводит к его частичному выпадению вместе с фиброзным кольцом. В процессе дегенеративных изменений центральная часть хряща выпячивается наружу, что может вызвать грыжу. Межпозвоночные диски начинают раздражать и сжимать нервные окончания, вовлекая в патологический процесс несколько областей позвоночника.
Вертеброгенная радикулопатия считается осложнением дискогенной формы. Если в первом случае нервные окончания раздражаются хрящевыми тканями, то здесь основную роль играют костные наросты. Сдавливание нервных окончаний происходит из-за возрастных изменений, что нарушает кровоснабжение и питание тканей, вызывая отечность.
Спондилогенная радикулопатия может развиваться под воздействием следующих факторов:
- малоподвижный образ жизни, приводящий к снижению мышечного тонуса;
- гормональные и метаболические нарушения;
- возрастные изменения;
- хронические воспалительные процессы;
- изменения осанки, возникающие в любое время;
- травмы и хирургические вмешательства, способствующие дегенеративным изменениям;
- врожденные аномалии строения позвоночника;
- длительные физические нагрузки.
Таким образом, как чрезмерные физические нагрузки, так и полное отсутствие активности могут быть одинаково опасными.
Дискогенная радикулопатия представляет собой состояние, возникающее в результате повреждения межпозвоночного диска, что приводит к компрессии нервных корешков. Врачи отмечают, что данное заболевание часто сопровождается болевыми ощущениями в спине и конечностях, а также может вызывать онемение и слабость. Основной причиной дискогенной радикулопатии является дегенерация дисков, которая может быть вызвана возрастными изменениями, травмами или неправильной осанкой. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая физиотерапию, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Профилактика также играет ключевую роль: регулярные физические нагрузки и поддержание здорового образа жизни могут значительно снизить риск развития данного состояния.

Клиническая картина заболевания
Дискогенная радикулопатия может затрагивать любые участки позвоночника, который условно делится на три основные зоны. Воспаление нервных корешков в каждой из этих областей проявляется специфическими симптомами. Первые признаки сжатия корешков в шейном отделе включают болевые ощущения и вынужденное положение головы, облегчающее состояние пациента. Боль усиливается при кашле или чихании и может проявляться по утрам из-за неудобного положения шеи во время сна. По мере прогрессирования заболевания дискомфорт усиливается и иногда ошибочно принимается за симптомы инфаркта миокарда.
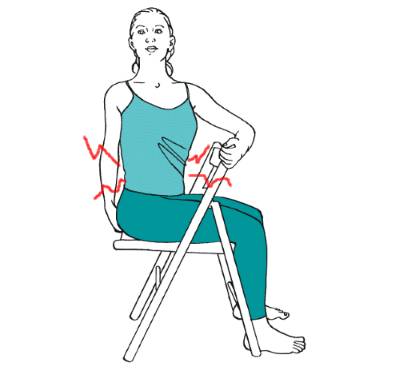
Нервные окончания в грудной области связаны с внутренними органами, и их повреждение может вызывать болевой синдром, схожий с симптомами язвы желудка, воспаления поджелудочной железы или заболеваний печени. Чтобы определить причину болевых ощущений, рекомендуется сесть на стул и повернуться всем телом. Если при этом боль усиливается, это может указывать на дискогенную радикулопатию.
На поясничный отдел позвоночника приходится наибольшая нагрузка, поэтому именно здесь чаще всего происходит сжатие нервных окончаний. Сильные боли могут сменяться люмбалгией, после чего возникают нарушения подвижности ног или функций органов малого таза. Дискомфорт обычно локализуется в области седалищного нерва и может распространяться по внутренней и задней поверхности бедра. При дальнейшем прогрессировании заболевания могут образовываться грыжи, что приводит к снижению чувствительности и подвижности нижних конечностей.
Дискогенная радикулопатия — это состояние, которое вызывает много вопросов и обсуждений среди людей, сталкивающихся с болями в спине. Многие описывают свои ощущения как резкие, стреляющие боли, которые могут отдавать в ноги или руки. Часто пациенты отмечают, что дискомфорт усиливается при движении или длительном сидении. Важно, что не все понимают, как именно происходит развитие этого заболевания. Некоторые связывают его с возрастными изменениями, другие — с травмами или неправильной осанкой. Люди делятся своими историями о том, как им помогли физиотерапия, массаж или специальные упражнения. Однако многие также говорят о том, что лечение требует времени и терпения. В целом, дискогенная радикулопатия — это не только медицинская проблема, но и серьезный вызов для качества жизни, что делает важным поиск эффективных методов борьбы с ней.
| Симптом | Возможная причина (в контексте дискогенной радикулопатии) | Рекомендации |
|---|---|---|
| Боль в спине, отдающая в ногу (люмбаго) | Выпячивание или грыжа межпозвонкового диска, сдавливающая нервный корешок | Покой, обезболивающие препараты, физиотерапия, в тяжелых случаях – хирургическое вмешательство |
| Онемение или покалывание в ноге | Сдавливание нервного корешка межпозвонковым диском | Обращение к врачу для диагностики и лечения |
| Мышечная слабость в ноге | Сдавливание нервного корешка, приводящее к нарушению иннервации мышц | Физиотерапия, упражнения для укрепления мышц, в тяжелых случаях – хирургическое вмешательство |
| Нарушение рефлексов (например, ахиллов рефлекс) | Повреждение нервного корешка | Неврологическое обследование |
| Боль при кашле или чихании | Повышение внутриспинномозгового давления, усиливающее компрессию нервного корешка | Избегать резких движений, прием обезболивающих |
Диагностика и лечение заболевания
При первых проявлениях радикулопатии важно обратиться к врачу для обследования и определения причины дискомфорта. Обычно применяются рентгенография, люмбальная пункция и магнитно-резонансная томография. Выбор метода зависит от выраженности симптомов и места локализации болей. После установления диагноза радикулопатии назначается подходящий план лечения, который включает:
- противовоспалительные средства;
- обезболивающие препараты;
- миорелаксанты;
- хондропротекторы.
При тяжелом течении заболевания лечение может проводиться в стационаре с иммобилизацией позвоночника. Лекарственные средства вводятся внутримышечно, а новокаиновые блокады показывают высокую эффективность.
После улучшения состояния пациента применяются методы для восстановления подвижности пораженного отдела опорно-двигательного аппарата. Массаж помогает снять мышечные спазмы и улучшить кровообращение. Рекомендуется проводить его регулярно, даже при отсутствии симптомов.
Иглоукалывание способствует восстановлению функций нервных окончаний и облегчению болевого синдрома. Специальные физические упражнения должны выполняться под контролем квалифицированного специалиста, так как они помогают правильно распределять нагрузки на позвоночник и освобождать сдавленные нервы.
Если консервативные методы лечения не приносят результатов, врач может рекомендовать хирургическое вмешательство. Во время операции удаляются выступающие части хряща. Начинать лечение заболевания следует как можно скорее, так как дегенеративные изменения в опорно-двигательном аппарате могут привести к потере трудоспособности, особенно при поражении поясничного отдела позвоночника.
Наиболее серьезным осложнением радикулопатии является паралич нижних конечностей. Игнорирование лечения может привести к хронической форме заболевания, при которой любое неосторожное движение может вызвать повторные боли.
При хронической радикулопатии рекомендуется избегать переохлаждения, поднятия тяжестей и стрессовых ситуаций. Профилактика включает предотвращение травм и борьбу с дегенеративными изменениями в позвоночнике.
Если работа требует длительного нахождения в неудобной позе, важно делать перерывы и выполнять специальные упражнения.
Заботиться о здоровье опорно-двигательного аппарата следует с раннего детства. Родители должны следить за осанкой детей и включать утреннюю гимнастику в их распорядок дня.

Вопрос-ответ
Какие симптомы характерны для дискогенной радикулопатии?
Симптомы дискогенной радикулопатии могут включать боль в спине, иррадиирующую в конечности, онемение, покалывание и слабость в мышцах. Эти проявления возникают из-за сжатия нервных корешков, что может приводить к нарушению их функции.

Как диагностируется дискогенная радикулопатия?
Диагностика дискогенной радикулопатии обычно включает физикальное обследование, оценку неврологических функций и визуализирующие методы, такие как МРТ или КТ, которые помогают выявить наличие грыжи диска или другие изменения в позвоночнике.
Какие методы лечения применяются при дискогенной радикулопатии?
Лечение дискогенной радикулопатии может включать консервативные методы, такие как физиотерапия, медикаментозная терапия (обезболивающие и противовоспалительные препараты), а также инъекции кортикостероидов. В некоторых случаях может потребоваться хирургическое вмешательство для устранения давления на нервные корешки.
Советы
СОВЕТ №1
Изучите симптомы дискогенной радикулопатии, такие как боль в спине, онемение или слабость в конечностях. Это поможет вам быстрее распознать проблему и обратиться к врачу для диагностики.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и улучшения гибкости. Это может помочь снизить риск развития дискогенной радикулопатии и улучшить общее состояние позвоночника.
СОВЕТ №3
Обратите внимание на свою осанку и ergonomics на рабочем месте. Правильная поза при сидении и поднятии тяжестей может значительно снизить нагрузку на позвоночник и предотвратить проблемы с дисками.
СОВЕТ №4
Не игнорируйте боли и дискомфорт в спине. Если симптомы не проходят в течение нескольких дней, обязательно проконсультируйтесь с врачом для получения профессиональной помощи и рекомендаций по лечению.