Причины возникновения заболевания
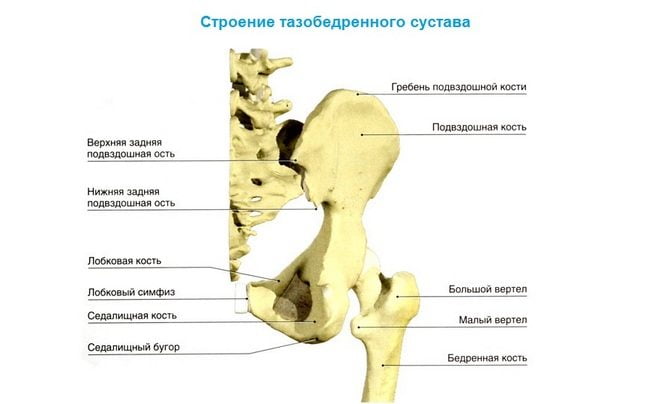
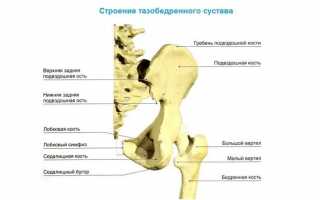
Узел ТБС состоит из головки бедренной кости и вертлужной впадины. В верхней части вертлужной ямки находится вертлужная губа — хрящевая пластинка, известная как лимбус. Эти элементы формируют суставную поверхность. Нормальное развитие сустава происходит, когда округлая головка бедренной кости идеально соответствует объему вертлужной ямки и плотно фиксируется в ее стенках.
Дисплазия изменяет размеры сустава, что негативно сказывается на взаимодействии его структур:
- нарушается положение эпифиза бедра в вертлужной области;
- хрящи и кости формируются с отклонениями;
- нагрузка распределяется неравномерно;
- ускоряется или замедляется рост и развитие мышечных и суставных тканей.
В конечном итоге это влияет на общую геометрию костей и суставов.
Врачи отмечают, что дисплазия тазобедренных суставов является серьезным заболеванием, которое может проявляться различными симптомами. К основным признакам относятся боль в области бедра, ограничение подвижности и хромота. У детей часто наблюдаются асимметрия ягодиц и ограничение отведения бедра. Важно, что ранняя диагностика и лечение играют ключевую роль в предотвращении осложнений. Специалисты рекомендуют проводить регулярные осмотры у ортопеда, особенно для детей в возрасте до трех лет. Лечение может включать консервативные методы, такие как физиотерапия и ношение ортопедических устройств, а в более сложных случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают, что индивидуальный подход к каждому пациенту и своевременное обращение за медицинской помощью значительно повышают шансы на успешное восстановление.

У взрослых
Во взрослом возрасте дисплазия тазобедренного сустава встречается редко, что позволяет рассматривать её как хроническое заболевание, возникшее в детстве. К факторам, способствующим её развитию, относятся:
- недоразвитие вертлужной впадины;
- сопутствующие патологии, вызывающие:
- ослабление связок и мышечно-скелетной системы;
- постепенное смещение (ротацию) бедренной кости;
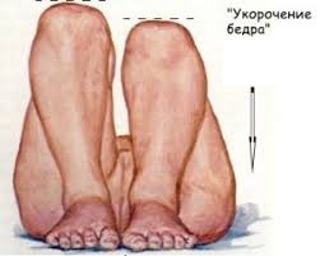
- укорочение одной из ног;
- активацию новых механизмов при движении.
Данное заболевание чаще наблюдается у женщин, чем у мужчин: соотношение составляет 80% к 20%.
| Симптом | Возрастная группа | Лечение |
|---|---|---|
| Асимметрия кожных складок на бедрах | Новорожденные, младенцы | Ортопедическая консультация, пеленание с широким захватом, стремена Павлика, гипсовая повязка |
| Ограничение отведения бедра | Новорожденные, младенцы | Ортопедическая консультация, физиотерапия, стремена Павлика, гипсовая повязка |
| Укорочение ноги | Дети раннего возраста | Ортопедическая консультация, оперативное вмешательство (в тяжелых случаях) |
| Щелчок или хруст в суставе при движении | Новорожденные, младенцы | Ортопедическая консультация, наблюдение, физиотерапия |
| Хрома | Дети старшего возраста | Ортопедическая консультация, физиотерапия, оперативное вмешательство (в тяжелых случаях) |
| Боль в тазобедренном суставе | Дети и взрослые | Ортопедическая консультация, медикаментозная терапия (нестероидные противовоспалительные препараты), физиотерапия, оперативное вмешательство (в тяжелых случаях) |
| Ограничение подвижности в тазобедренном суставе | Дети и взрослые | Ортопедическая консультация, физиотерапия, оперативное вмешательство (в тяжелых случаях) |
| Артроз тазобедренного сустава (в запущенных случаях) | Взрослые | Ортопедическая консультация, медикаментозная терапия, физиотерапия, оперативное вмешательство (эндопротезирование) |
У детей
Врожденная дисплазия тазобедренного сустава (ТБС) — распространенное состояние среди новорожденных, встречающееся в среднем в 3 случаях на 1000. Эти изменения могут возникать еще в утробе матери.
Структура тазобедренного сустава у младенцев имеет несколько характерных особенностей:
- очень эластичные связки;
- мягкие хрящевые суставы;
- плоская вертлужная ямка.
Даже при нормальном развитии несовершенный биомеханизм удерживает головку бедра в суставной впадине благодаря напряжению ее структур и собственным связкам. Лимбус вертлужной впадины у грудничков располагается почти вертикально (в отличие от наклонного положения у взрослых), что препятствует смещению. Однако такое расположение может привести к неустойчивости сустава и повысить риск смещения.
К факторам, способствующим развитию дисплазии, относятся:
- наследственная предрасположенность;
- гинекологические проблемы у матери;
- сопутствующие заболевания (например, токсикоз, маловодие и другие);
- ягодичное предлежание плода;
- акушерские факторы.
Для более глубокого понимания темы рекомендуется ознакомиться с лекциями доктора Комаровского, доступными на платформе YouTube и в других социальных сетях. Также существует форум Комаровского, официальный сайт «комаровский.нет» и приложение «Доктор Комаровский» для устройств iPhone и iPad.
Дисплазия тазобедренных суставов — это заболевание, которое вызывает много обсуждений среди пациентов и врачей. Люди часто отмечают, что симптомы могут варьироваться от легкой боли до значительного дискомфорта при движении. Некоторые пациенты жалуются на хромоту, особенно у детей, что вызывает беспокойство у родителей. Важно отметить, что ранняя диагностика играет ключевую роль в успешном лечении. Многие специалисты рекомендуют физиотерапию и специальные упражнения для укрепления мышц вокруг сустава. В более сложных случаях может потребоваться хирургическое вмешательство. Люди делятся положительными отзывами о результатах лечения, подчеркивая, что своевременное обращение к врачу значительно улучшает качество жизни.

Формы патологии
Существует три основных типа дисплазии:
- Ацетабулярная (связана с изменениями в области вертлужной впадины).
- Проксимальная (обнаруживается в верхней части бедра).
- Ротационная (характеризуется нарушениями в горизонтальной геометрии).
Первая форма патологии возникает, когда капсула не удерживает головку бедра, что приводит к её смещению вверх. Если головка бедра частично выходит за пределы вертлужной впадины, это называется подвывихом. Полное смещение кости за границы суставной ямки считается вывихом, и в этом случае лечение будет более сложным.
Дисплазия тазобедренного сустава (ТБС) проявляется в аномалиях роста проксимальной части бедра и диагностируется с помощью рентгенографии. На рентгеновском снимке форма центральной области обозначается линиями, которые проходят через середину головки и шейки бедра. Шеечно-диафизарный угол (ШДУ) показывает степень дисплазии проксимальной области в зависимости от его величины и возраста пациента. Он может быть повышенным, пониженным или находиться в пределах нормы.
Геометрические параметры для оценки развития ТБС включают соотношение между вертлужной впадиной и головкой бедра. Эти параметры можно увидеть на УЗИ или рентгеновских снимках. Процесс централизации элементов включает следующие шаги:
- провести одну линию по вертлужной впадине;
- провести вторую линию через центральную ось шейки бедра и головки;
- угол, образованный пересечением этих линий, должен составлять 90° (или быть близким к этому значению).
Таким образом, можно оценить правильность развития всех частей бедра и равномерность нагрузки на головку и вертлужную ямку.
Степени развития
Дисплазия — это врожденное заболевание, угрожающее неправильным формированием костей без должного лечения. Это может привести к серьезным последствиям, включая инвалидность.
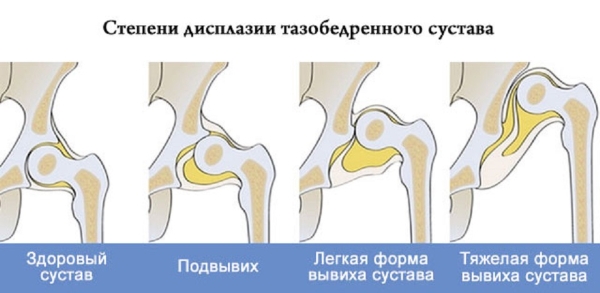
Классификация по степени выраженности:
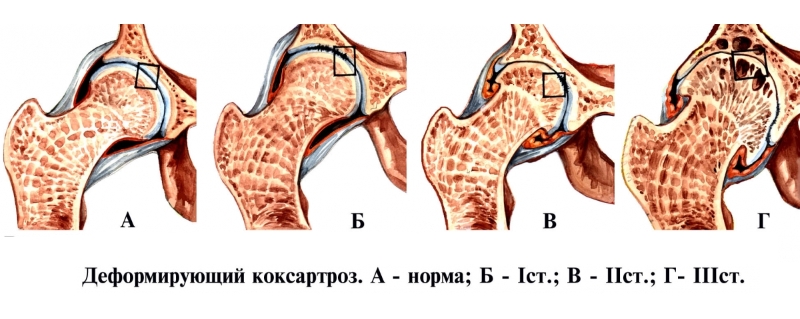
- Незрелость тазобедренного сустава (ТБС) — состояние на грани нормы и патологии. Обычно диагноз ставят недоношенным детям. Внешние признаки отсутствуют, но на УЗИ могут быть зафиксированы незначительные отклонения.
- Предвывих ТБС 1 степени — заметные нарушения клинических и рентгенологических показателей, но смещение костей не наблюдается. Проблема ограничивается отклонениями в развитии вертлужного пространства. Эта степень может быть диагностирована как у новорожденных, так и у взрослых.
- Подвывих ТБС 2 степени — головка бедренной кости частично вышла из суставной сумки, наблюдаются отклонения в развитии вертлужной ямки и головки бедра.
- Вывих ТБС соответствует дисплазии 3 степени, когда головка бедренной кости полностью покинула вертлужную впадину.

Характерная симптоматика
Симптоматика данной патологии варьируется в зависимости от возраста пациента и степени нарушения функционирования тазобедренного сустава (ТБС). Важно начать диагностику как можно раньше.
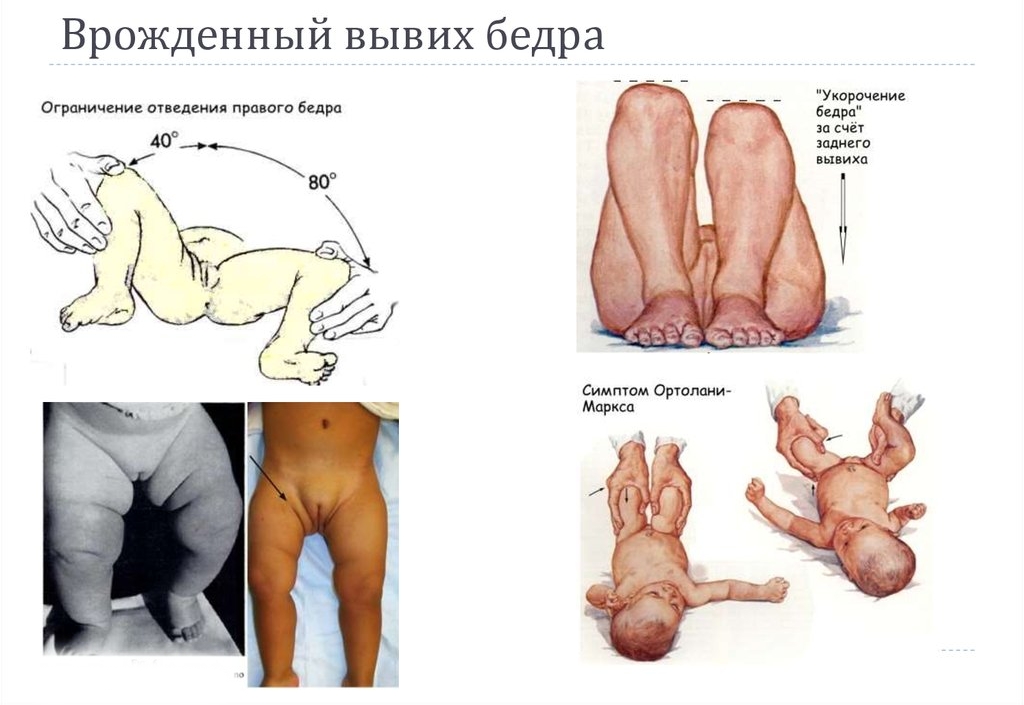
Эксперты выделяют четыре основных признака заболевания у детей младше одного года:
- асимметрия кожных складок;
- укорочение одной из ног;
- ограниченная подвижность;
- симптом щелчка или соскальзывания по методике Маркса–Ортолани.
Тест по методике Маркса–Ортолани считается наиболее эффективным способом диагностики дисплазии ТБС. Этот метод назван в честь его создателей: советского ортопеда В.О. Маркса и итальянского педиатра М. Ортолани. Маркс описал тест как «симптом соскальзывания», а через два года Ортолани предложил аналогичный метод, назвав его «симптомом щелчка».
Процедура исследования включает следующие этапы:
- младенца укладывают на спину;
- врач обхватывает тело ребенка, сгибая его ноги в бедрах и коленях (при этом ребенок находится в комфортном положении и не может сопротивляться);
- медленно и осторожно, без излишнего давления, бедра ребенка отводятся в стороны.
При нормальном состоянии оба бедра должны беспрепятственно касаться поверхности стола. Если наблюдается вывих, головка кости соскользнет в вертлужную ямку, что будет сопровождаться характерным щелчком. Важно различать дисплазию сустава и просто замедленное развитие. Для этого необходимы практические навыки и данные ультразвукового исследования, а для детей старше трех лет и взрослых — рентгенологическое обследование.
Диагностика
Симптомы данной патологии выявляются в ходе клинической диагностики с использованием специализированного медицинского оборудования.
Методы диагностики:
- Ультразвуковое исследование — безопасный и безболезненный способ изучения глубоких подкожных слоев с помощью ультразвукового аппарата.
- Рентгенографическое исследование.
У младенцев, у которых скелет еще не завершил окостенение, а хрящевые ткани не видны на рентгеновских снимках, анатомия тазобедренных суставов определяется визуально или с помощью УЗИ. Для оценки ситуации на снимках используются углы при дисплазии: альфа-угол (угол наклона костной основы вертлужной впадины) и бета-угол (угол наклона хрящевой основы). Также на изображении можно увидеть степень развития всех компонентов бедренного сустава.
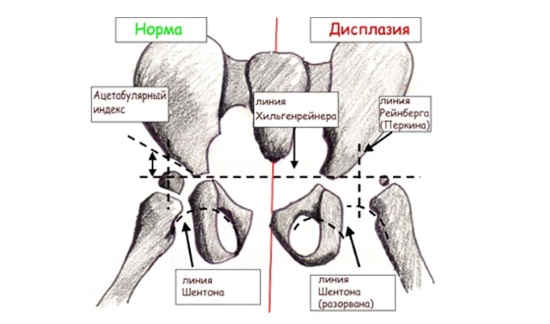
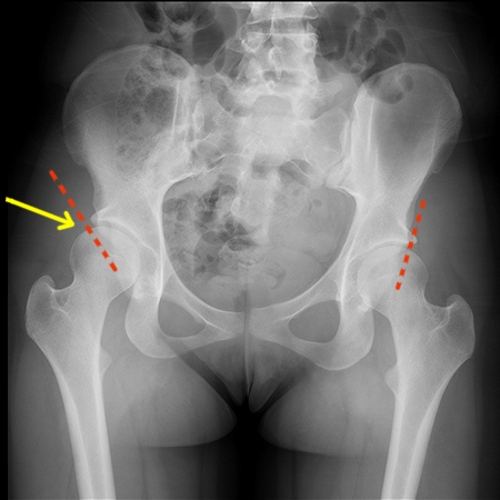
Взрослым пациентам для диагностики патологии проводят рентгенографию, которая позволяет увидеть конфигурацию суставов с помощью вспомогательных линий, нанесенных на снимок:
- Средняя линия (линия С) — проходит вертикально через центральную ось крестца.
- Линия Хильгенрейнера (линия Х) — горизонтальная линия, проходящая через нижние точки крупных тазовых костей (подвздошных).
- Линия Перкина (линия П) — вертикальная прямая, проходящая по наружной части вертлужной впадины.
- Линия Шентона (линия Ш) — продолжается от стыка запирательного отверстия тазовой кости до шейки бедра.
Угол, образующийся на снимке при пересечении линий Х и П, позволяет диагностировать ацетабулярную форму дисплазии (показатель патологии вертлужной впадины):
- У новорожденных нормальный угол составляет 25–29°.
- У детей в возрасте 1 года — 18,5° для мальчиков и 20° для девочек.
- У детей в возрасте 5 лет — 15° для обоих полов.
Еще одним важным диагностическим показателем является параметр h, который определяется как расстояние от центра бедренной головки до линии Х. Этот параметр показывает вертикальное смещение кости. Нормой считается значение h в пределах 9-12 мм. Более высокие значения и асимметрия указывают на наличие дисплазии.
Следующее измерение — параметр d, который характеризует наружное смещение кости из суставной сумки. Он определяется по расстоянию от вертикали h-линии до нижней части суставной ямки. Все параметры фиксируются и сопоставляются, после чего врач устанавливает окончательный диагноз.
Методы терапии
Лечение следует начинать как можно раньше. Для самых маленьких пациентов используют специальные средства, фиксирующие ноги в согнутом и разведенном положении:
- медицинские распорки;
- штаны Беккера;
- подушка Фрейка;
- шина Волкова или Виленского;
- широкое пеленание.
Педиатры выделяют «стремена Павлика» как одно из наиболее эффективных устройств. Эта система, названная в честь детского ортопеда Арнольда Павлика, представляет собой мягкий и удобный грудной бандаж, который удерживает нижние конечности в согнутом и разведенном состоянии. Конструкция надежно фиксирует необходимое положение, позволяя ребенку свободно двигаться.
В более сложных случаях применяется метод Арнольда Лоренца, который включает одновременное вправление сустава и его гипсование (наложение кокситной повязки). Этот подход подходит для детей в возрасте от 2 до 6 лет. С 8 лет используется другой метод — скелетная вытяжка. Если ни один из перечисленных способов не дает результата, переходят к хирургическим вмешательствам:
- паллиативная операция (направлена на временное или частичное улучшение);
- вправление вывиха с помощью полостного вмешательства;
- операции на проксимальном отделе бедра;
- вмешательства на отдельных тазовых костях.
Для лечения дисплазии применяются следующие лекарственные средства:
- нестероидные противовоспалительные препараты, которые помогают снять боль и отечность (Диклофенак, Пироксикам, Кетопрофен, Индометацин);
- миорелаксанты, способствующие улучшению кровообращения и снятию мышечных спазмов (Мидокалм, Сирдалуд);
- сосудорасширяющие препараты (Циннаризин, Ксантинола никотинат, Пентоксифиллин);
- инъекции гормонов (Гидрокортизон, Метипред, Триамцинолона ацетонид);
- хондропротекторы, восстанавливающие хрящевую ткань (Артепарон, Артра Хондроитин, Румалон, Дона).
Не менее важную роль играет восстановительная терапия, назначаемая после снятия ортопедических устройств или в послеоперационный период:
- лечебная гимнастика для укрепления мышц;
- упражнения по специально разработанным методикам;
- массаж.
Возможные осложнения
Если вывихи бедра не были устранены в детском возрасте, растущие кости начинают адаптироваться к нагрузкам. Эта патология опасна по нескольким причинам:
- головка сустава становится плоской;
- диаметр вертлужной впадины уменьшается;
- в области неправильного расположения головки формируется новая впадина (это состояние называется неоартрозом).
Такой сустав может долго функционировать без выраженных болей, и его наличие часто выявляется только при рентгенографии. С возрастом, особенно при запущенном неоартрозе, происходит зарастание ложной капсулы хрящевыми тканями и перекрытие костномозговых каналов. Это может привести к ограничению подвижности конечности, а в некоторых случаях — к её укорочению до 10 см.
Другим осложнением является диспластический коксартроз, который бывает двух типов: конгруэнтный и неконгруэнтный. При конгруэнтном типе наблюдается полное соответствие между соприкасающимися элементами сустава. Неконгруэнтность проявляется в несоответствии размеров головки бедренной кости и вертлужной впадины. В этом случае радиус впадины больше, что снижает негативное воздействие на её поверхность, но одновременно ухудшает устойчивость сустава при физических нагрузках.
Коксартроз чаще всего развивается в возрасте от 25 до 50 лет. Первые симптомы включают боль, воспаление и ограничение движений. Позже может наблюдаться наружный разворот бедра, сопровождающийся непроизвольным сгибанием ноги. Патология прогрессирует быстро, вызывая болезненные ощущения и дискомфорт. Для диагностики требуется рентгенография. На ранних стадиях дисплазии необходимо правильно подбирать физические нагрузки, а в запущенных случаях может потребоваться эндопротезирование (замена сустава на имплант).
Профилактические меры
Нормальное развитие и рост суставов у детей можно обеспечить с помощью следующих профилактических мероприятий:
- использование широкой пеленки при пеленании;
- правильное удержание ребенка на руках (тело должно быть прижато к взрослому, а ножки широко разведены);
- массаж и укрепляющие упражнения, например, «Велосипед», когда ноги имитируют движение педалей;
- расслабленное положение мышц ног и бедер при посадке;
- свободное положение стоп.
Чтобы предотвратить дисплазию тазобедренного сустава у взрослых, следует:
- избегать травм;
- равномерно распределять нагрузку при поднятии и переноске тяжестей;
- укреплять мышцы, отвечающие за функционирование тазобедренных суставов (включая ягодичные, мышцы пресса и спины, а также четырехглавую бедренную мышцу);
- заниматься бегом, ходьбой и плаванием;
- женщинам важно правильно организовать ортопедический режим во время беременности и заниматься лечебной физкультурой (ЛФК) после родов.
При назначении профилактических мер после ушибов и вывихов, которые могут вызвать симптомы заболевания и негативные последствия, врачи рекомендуют физиотерапию, электрофорез, разогревающие компрессы на основе парафина (подходят как взрослым, так и детям), а также горячие ванны.
Вопрос-ответ
Как понять, что есть дисплазия тазобедренного сустава?
Дисплазия тазобедренного сустава может проявляться через такие симптомы, как боль в области бедра или паха, ограниченная подвижность сустава, хромота или асимметрия в движениях ног. У детей раннего возраста могут наблюдаться признаки, такие как «щелчки» при движении, а также неравномерное положение ног. Для точной диагностики необходимо обратиться к врачу, который проведет клиническое обследование и, при необходимости, назначит рентгенографию или УЗИ.
Где болит при дисплазии тазобедренного сустава?
Появление болевых ощущений обычно связано с физической активностью. Боль при этом обычно локализуется в паховой области. Также возможно появление болей на боковой или задней стороне бедра.
Как узнать, есть ли у вас дисплазия тазобедренного сустава?
Рентгенография позволяет выявить дисплазию тазобедренного сустава по неглубокой вертлужной впадине и смещению головки бедренной кости из вертлужной впадины. Боль в тазобедренном суставе иррадиирует в переднюю часть бедра и/или паховую область.
Советы
СОВЕТ №1
Регулярно наблюдайте за состоянием суставов вашего ребенка. Обратите внимание на любые изменения в его движениях, такие как хромота или неестественные позы, и своевременно обращайтесь к врачу для диагностики.
СОВЕТ №2
При наличии симптомов дисплазии тазобедренных суставов, таких как ограниченная подвижность или асимметрия ягодиц, не откладывайте визит к ортопеду. Раннее выявление проблемы может значительно улучшить прогноз лечения.
СОВЕТ №3
Следите за правильным развитием и укреплением мышц вокруг тазобедренных суставов. Регулярные физические упражнения, такие как плавание и специальные гимнастические комплексы, могут помочь в поддержании здоровья суставов.
СОВЕТ №4
Обсудите с врачом возможные методы лечения, включая консервативные подходы, такие как физиотерапия, и хирургические вмешательства, если это необходимо. Знание всех доступных вариантов поможет вам принять обоснованное решение.