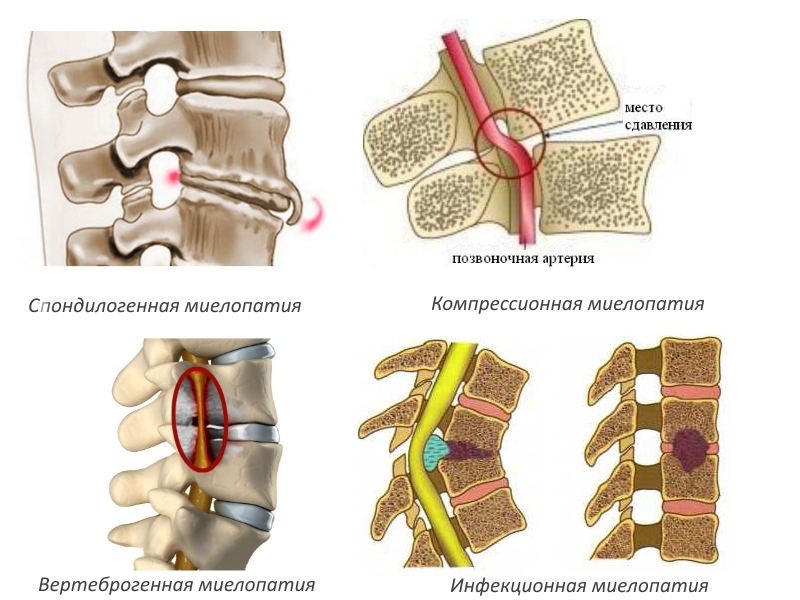
Виды поражения спинного мозга
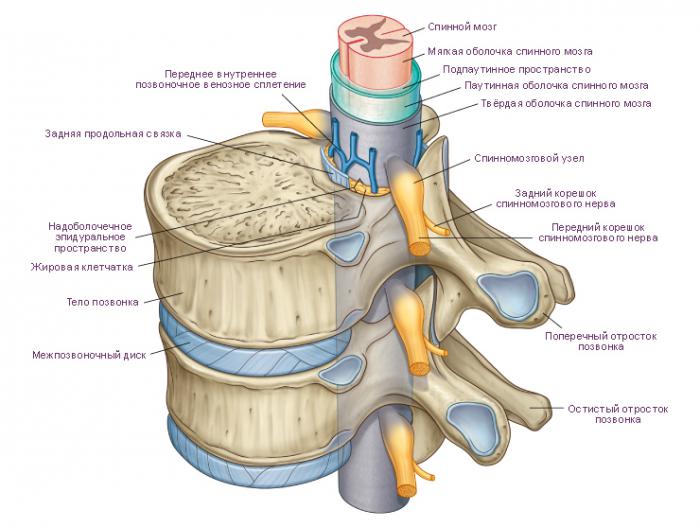
Центральная нервная система человека включает спинной и головной мозг. Спинной мозг находится в позвоночном канале и связывает головной мозг с различными тканями организма. Он состоит из нескольких сегментов, от которых отходят корешки, отвечающие за управление мышцами и восприятие чувствительности.
Миелопатия — это группа заболеваний с разнообразными причинами, основанными на дегенеративных (дистрофических) изменениях. Чаще всего это состояние является следствием другой патологии. В зависимости от основного этиологического фактора выделяют несколько типов миелопатии:
- спондилогенная;
- посттравматическая;
- инфекционная;
- токсическая;
- карциноматозная;
- демиелинизирующая;
- метаболическая;
- ишемическая.
Механизмы их развития различаются. Миелопатия чаще всего встречается у взрослых.
Врачи отмечают, что миелопатия спинного мозга представляет собой серьезное заболевание, которое может возникнуть по различным причинам, включая травмы, дегенеративные изменения и воспалительные процессы. Существует несколько видов миелопатии, таких как шейная, грудная и поясничная, каждая из которых требует индивидуального подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как слабость, онемение и нарушения координации, для предотвращения прогрессирования заболевания.
Методы лечения варьируются в зависимости от причины и стадии миелопатии. Врачами рекомендуются консервативные подходы, включая физиотерапию и медикаментозное лечение, а в более сложных случаях может потребоваться хирургическое вмешательство. Важно, чтобы пациенты проходили регулярные обследования и следовали рекомендациям специалистов для достижения наилучших результатов в лечении и восстановлении функций спинного мозга.

Причины возникновения
Хронические заболевания спинного мозга могут возникать по различным причинам. Основные факторы, способствующие развитию миелопатии, включают:
- атеросклероз;
- тромбоз;
- заболевания позвоночника;
- травмы;
- врожденные и приобретенные аномалии;
- диспротеинемия;
- доброкачественные и злокачественные опухоли;
- туберкулез;
- сахарный диабет;
- фенилкетонурия;
- воздействие токсичных веществ;
- радиация;
- остеомиелит;
- спинномозговое кровоизлияние;
- нарушения миелинизации;
- болезнь Рефсума;
- рассеянный склероз;
- ошибки при проведении люмбальной пункции;
- межпозвоночные грыжи;
- гематомы;
- лимфогранулематоз;
- лейкемия;
- нейросифилис;
- болезнь Лайма;
- энтеровирусные инфекции;
- ВИЧ;
- рак легких;
- дифтерия.
Наиболее часто встречается миелопатия в поясничной области. Она может быть вызвана смещением позвонков, остеохондрозом и спондилоартрозом. Факторы, способствующие ее развитию, включают:
- контакт с инфицированными людьми;
- острые и хронические инфекции;
- занятия экстремальными видами спорта;
- частые травмы и падения;
- укусы клещей;
- наследственная предрасположенность;
- неблагоприятные условия труда;
- дислипидемия;
- нарушения свертываемости крови.
В детском возрасте наиболее часто диагностируется посттравматическая миелопатия.
| Вид миелопатии | Причина | Методы лечения |
|---|---|---|
| Цервикальная спондилотическая миелопатия | Остеоартрит шейного отдела позвоночника, сужение спинномозгового канала | Консервативное лечение (физиотерапия, медикаментозная терапия), хирургическое вмешательство (передняя или задняя цервикальная спондилодез, ламинэктомия) |
| Травматическая миелопатия | Травма спинного мозга (ушибы, переломы, вывихи) | Иммобилизация, хирургическое вмешательство (декомпрессия, стабилизация), реабилитация |
| Инфекционная миелопатия | Инфекционные заболевания (менингит, абсцесс спинного мозга) | Антибиотикотерапия, противовирусная терапия, хирургическое дренирование абсцесса |
| Сосудистая миелопатия (ишемическая и геморрагическая) | Нарушение кровоснабжения спинного мозга | Медикаментозная терапия (тромболитики, антикоагулянты), хирургическое вмешательство (ангиопластика, шунтирование) |
| Демиелинизирующая миелопатия (например, рассеянный склероз) | Аутоиммунное заболевание, повреждение миелиновой оболочки | Иммуномодулирующая терапия (интерфероны, глюкокортикоиды), симптоматическое лечение |
| Туморозная миелопатия | Опухоли спинного мозга (первичные или метастатические) | Хирургическое удаление опухоли, лучевая терапия, химиотерапия |
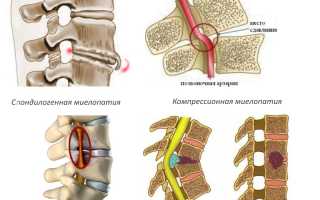
| Компрессионная миелопатия | Сдавление спинного мозга опухолью, гематомой, диском | Удаление причины компрессии (хирургическое вмешательство), декомпрессия |
Общая симптоматика
Симптоматика миелопатии зависит от области поражения и причины заболевания. Наиболее распространенные проявления включают:
- ограничение подвижности в конечностях;
- повышенный тонус мышц;
- усиление рефлексов;
- изменения в чувствительности (снижение или повышение);
- затруднение мочеиспускания;
- недержание кала.
Вертеброгенная миелопатия проявляется признаками основного заболевания. Возможны болевые ощущения и ограничение подвижности в позвоночнике. Признаки интоксикации, такие как лихорадка, головные боли и общая слабость, могут указывать на инфекционную природу миелопатии. При поражении спинного мозга также могут наблюдаться симптомы, связанные с нарушением функции периферических нервов.
Миелопатия спинного мозга — это серьезное заболевание, которое вызывает повреждение спинного мозга и может приводить к различным неврологическим симптомам. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как потерю чувствительности, слабость в конечностях и трудности с координацией. Существует несколько видов миелопатии, включая дегенеративную, травматическую и ишемическую. Каждый из этих типов требует индивидуального подхода к лечению.
Методы терапии варьируются от консервативных, таких как физиотерапия и медикаментозное лечение, до хирургических вмешательств, направленных на устранение сдавления спинного мозга. Многие пациенты отмечают, что комплексный подход, включающий реабилитацию и изменение образа жизни, значительно улучшает их состояние. Важно, чтобы лечение назначалось квалифицированным специалистом, так как ранняя диагностика и адекватная терапия могут существенно повлиять на качество жизни.

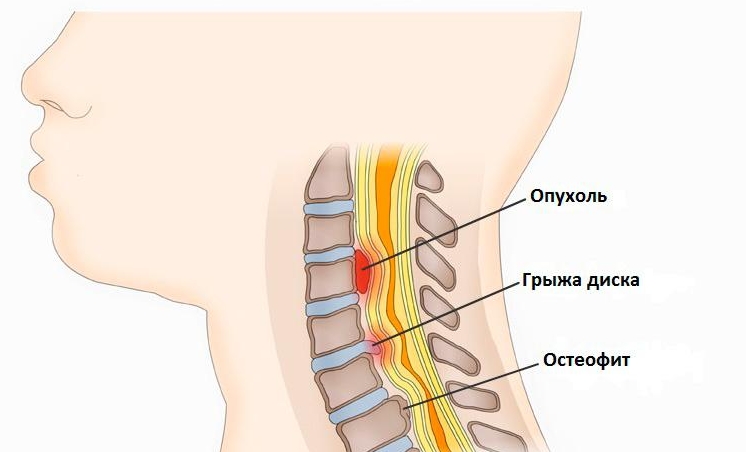
Компрессия и поражение мозга
Компрессионная миелопатия — одна из самых тяжелых форм заболевания. Она возникает по следующим причинам:
- сдавление спинного мозга опухолями;
- наличие костных фрагментов;
- остеофиты;
- гематомы или межпозвоночные грыжи.
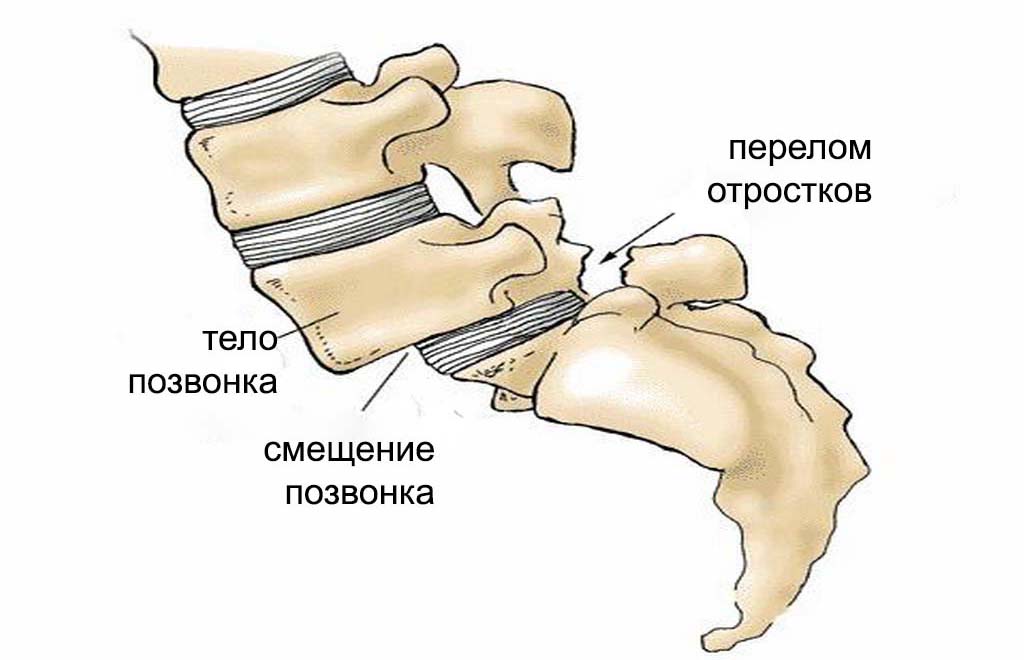
Для этой патологии характерны как чувствительные, так и двигательные расстройства. Основные факторы, способствующие её развитию, включают вывихи, переломы, подвывихи, кровоизлияния и смещение позвонков.
Наибольшую опасность представляет острая форма компрессионной миелопатии. В этом случае симптомы проявляются внезапно, и состояние пациента быстро ухудшается. Ключевыми признаками являются вялый парез и нарушения чувствительности ниже места компрессии. В тяжелых случаях может наблюдаться ухудшение функции прямой кишки и мочевого пузыря.
Также может развиться спинальный шок, после которого появляется спастический паралич. У пациентов возникают патологические рефлексы и судороги. Часто наблюдаются контрактуры, ограничивающие объем движений в суставах. При сжатии спинного мозга в шейном отделе могут проявляться следующие симптомы:
- ощущение онемения;
- тупая боль в области шеи и плеч;
- мышечная слабость в руках;
- снижение мышечного тонуса;
- легкие судороги.
Иногда нарушается работа лицевого нерва, что происходит при сжатии тканей в первом и втором сегментах. У таких пациентов наблюдаются изменения чувствительности лица. К более редким симптомам относятся неустойчивая походка и дрожь в руках. Компрессионный синдром в грудном отделе проявляется повышением мышечного тонуса в ногах и нарушением чувствительности в области туловища. При компрессии в поясничной зоне пациенты испытывают боль в ягодицах и ногах, а также нарушения чувствительности. Со временем может развиться мышечная атрофия. Если лечение не будет начато, это может привести к вялому парезу одной или обеих ног.
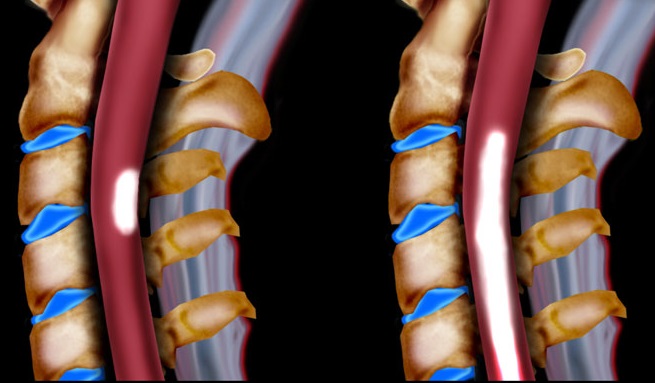
Причина в сосудистой патологии
Одной из причин поражения спинного мозга является нарушение кровообращения, известное как сосудистая миелопатия. Эта патология может проявляться как в острой, так и в хронической форме. Основой размягчения спинного мозга является ишемия тканей. Сосудистая миелопатия — это обобщающий термин, который включает следующие состояния:
- спинальный тромбофлебит и флебит;
- гематомиелия;
- подострая некротическая миелопатия;
- инфаркт спинного мозга;
- отек;
- тромбоз спинальных артерий.
Причины могут быть связаны как с заболеваниями локальных, так и отдаленных сосудов. Ишемическая миелопатия чаще всего наблюдается у людей старше 60 лет, при этом страдают двигательные нейроны передних рогов спинного мозга. Основные факторы, способствующие развитию этой патологии, включают:
- травмы;
- системный васкулит;
- атеросклероз;
- эмболия;
- тромбоз;
- сифилитическое поражение артерий;
- узелковый периартериит;
- аневризма;
- гипоплазия сосудов.
Эта спинальная патология наиболее распространена среди людей с артериальной гипотензией и другими сердечно-сосудистыми заболеваниями. Ишемическую миелопатию могут спровоцировать медицинские процедуры и хирургические вмешательства, такие как эпидуральная блокада, спинномозговая анестезия, а также пластика и клипирование артерий.
Нарушение кровообращения приводит к ишемии тканей спинного мозга, что нарушает его функции. Если не предпринять меры, может развиться некроз, проявляющийся двигательными и чувствительными расстройствами. Острая ишемическая форма миелопатии может протекать по типу инсульта и проявляться перемежающейся хромотой, синдромом Преображенского и поражением спинномозговых артерий.
Среди возможных симптомов можно выделить:
- слабость в ногах;
- онемение;
- парестезии при движениях;
- снижение температурной и болевой чувствительности;
- нарушения сенсорного восприятия;
- затруднения в движениях.
При одностороннем поражении центральной спинномозговой артерии может развиться синдром Броун-Секара. Он проявляется повышением тонуса мышц, покраснением кожи, образованием язв и пролежней, нарушением глубокой чувствительности, болевыми ощущениями и затруднением движений на стороне поражения. Также могут развиваться вялый и спастический параличи.

Редкие разновидности поражения мозга
При заболеваниях позвоночника может возникнуть спондилогенная миелопатия. Это состояние характеризуется дистрофическими изменениями в спинном мозге, вызванными сдавлением тканей межпозвоночной грыжей. Чаще всего патология наблюдается у мужчин в возрасте от 45 до 60 лет, особенно у тех, кто страдает от тяжелых форм остеохондроза.
Поражение межпозвоночных дисков приводит к разрыву фиброзных колец, что вызывает спондилолистез. Диски смещаются, формируя межпозвоночную грыжу. В основе патогенеза поражения спинного мозга лежат нарушения кровообращения из-за сжатия артерий и компрессия. Особенностью вертеброгенной миелопатии является медленное развитие.
Наиболее часто затрагивается шейный сегмент спинного мозга. Симптоматика вертеброгенной миелопатии включает центральный (спастический) парез ниже уровня повреждения, периферический (вялый парез) на уровне грыжи и снижение чувствительности. Двигательные расстройства, как правило, преобладают над чувствительными.
Сначала нарушения могут проявляться односторонне, но со временем затрагивают обе конечности. Эта форма миелопатии часто сопровождается радикулитом. Также может развиваться синдром позвоночной артерии, который проявляется головокружением, нарушениями сна, неустойчивой походкой, ухудшением памяти и шумом в ушах. При поражении спинного мозга в области поясницы наблюдается снижение ахилловых и коленных рефлексов, а также развивается сенситивная атаксия.
Отдельно стоит упомянуть радиационную миелопатию, которая чаще всего возникает у людей, проходивших облучение в связи с раковыми заболеваниями органов средостения, гортани и глотки. Первые признаки этой миелопатии могут появиться через 1–3 года после воздействия ионизирующего излучения. Она прогрессирует медленно, а некроз спинного мозга может развиться на фоне опухолей, что приводит к карциноматозной миелопатии.
Методы обследования пациентов
Диагностика данной болезни может быть затруднена из-за неспецифичности клинических проявлений. Врач должен исключить другие заболевания с похожими симптомами. Важно отсеять такие состояния, как дисциркуляторная энцефалопатия, нейросифилис, сирингомиелия, энцефалит, инсульт и рассеянный склероз.
Для диагностики потребуются следующие исследования:
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позвоночника;
- Рентгенография;
- Посев спинномозговой жидкости;
- Люмбальная пункция;
- Общий и биохимический анализы крови;
- Полимеразная цепная реакция (ПЦР);
- Реакция Вассермана;
- Антикардиолипиновый тест;
- Анализ крови на стерильность;
- Анализ мочи;
- Миелография;
- Дискография;
- Электромиография;
- Электроэнцефалография;
- Исследование вызванных потенциалов;
- Генетические анализы.
Также может потребоваться консультация специалистов: вертебролога, невролога, сосудистого хирурга, онколога и венеролога.
Как вылечить больных
Лечебная стратегия зависит от причины миелопатии. При сосудистых нарушениях необходимо:
- использование вазоактивных препаратов;
- применение ноотропов и нейропротекторов;
- устранение компрессии.
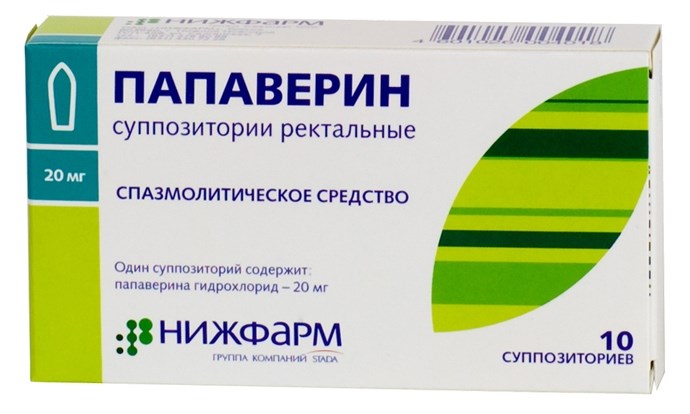
Для восстановления коллатерального кровообращения назначают Папаверин, никотиновую кислоту и Эуфиллин. В терапевтическую схему часто включают Винпоцетин. Для улучшения микроциркуляции рекомендуются Трентал, Пентоксифиллин-Эском или Флекситал. Пациентам часто прописывают антиагреганты, такие как Дипиридамол-Ферейн. Для снятия отека спинного мозга используется Фуросемид.
При гематомиелии обязательно назначаются антикоагулянты, например, Гепарин. Для борьбы с гипоксией показаны Милдронат или Мельдоний. В курс лечения включают препараты, улучшающие когнитивные функции, такие как Нобен и Галантамин. Также назначаются витамины. В реабилитационный период полезны массаж и физиотерапия.
Если происходит сжатие артерий спинного мозга, может потребоваться удаление гематомы, опухоли, грыжи или коррекция подвывиха. При посттравматической миелопатии применяются Гинкго Билоба, Кавинтон, Папаверин, Пентоксифиллин-Эском и пантотеновая кислота.
Эффективны УВЧ-терапия, электрофорез, механотерапия, массаж, тепловые процедуры, электростимуляция и рефлексотерапия.
При прогрессировании миелопатии может потребоваться хирургическое вмешательство. Если возникают тазовые расстройства, могут понадобиться катетеризация и промывание мочевого пузыря. Основным методом лечения инфекционной (бактериальной) миелопатии является применение системных антибиотиков. При токсическом поражении спинного мозга необходимо очищение крови. Для устранения двигательных нарушений требуются лечебная гимнастика, массаж, гидротерапия и физиопроцедуры.
Это помогает предотвратить контрактуры. Лечебная физкультура играет важную роль. При дискогенной миелопатии могут проводиться ламинэктомия, фасетэктомия, вытяжение, микродискэктомия и пункционная декомпрессия. Продолжительность жизни пациентов зависит от причины миелопатии и адекватности лечения. Таким образом, поражение спинного мозга представляет собой серьезную патологию, требующую комплексного подхода в терапии.
Вопрос-ответ
Какие бывают миелопатии?
Миелопатии — это заболевания спинного мозга, которые могут быть вызваны различными причинами. Основные виды миелопатий включают дегенеративные (например, остеохондроз), травматические (переломы, вывихи), воспалительные (рассеянный склероз, инфекционные процессы), сосудистые (ишемия, геморрагия) и опухолевые (опухоли спинного мозга). Каждая из этих категорий имеет свои клинические проявления и требует специфического подхода к диагностике и лечению.
Как ощущается боль при миелопатии?
Некоторые пациенты жалуются на боли в шее, которые отдают в руки, или онемение, вплоть до потери силы в руках. Важными признаками миелопатии являются даже не боль, а неврологические расстройства. Типичным является также «засыпание» рук во время ночного сна.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили такие признаки, как слабость в конечностях, онемение или проблемы с координацией, не откладывайте визит к неврологу. Ранняя диагностика миелопатии может значительно улучшить прогноз и эффективность лечения.
СОВЕТ №2
Изучите доступные методы лечения. Существует множество подходов к лечению миелопатии, включая медикаментозную терапию, физиотерапию и хирургические вмешательства. Обсудите с врачом, какие методы могут быть наиболее подходящими для вашего конкретного случая.
СОВЕТ №3
Поддерживайте активный образ жизни. Регулярные физические упражнения могут помочь улучшить состояние спинного мозга и снизить симптомы миелопатии. Проконсультируйтесь с врачом о безопасных упражнениях, которые подойдут именно вам.
СОВЕТ №4
Следите за своим психоэмоциональным состоянием. Хронические заболевания могут вызывать стресс и тревогу. Рассмотрите возможность обращения к психологу или участия в группах поддержки, чтобы справиться с эмоциональными аспектами болезни.