Причины развития заболевания
Остеохондроз с корешковым синдромом
Остеохондроз с корешковым синдромом — распространенное заболевание, возникающее под воздействием различных факторов. Основные причины его развития включают:
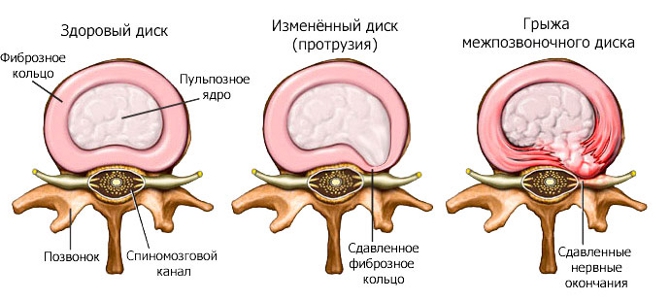
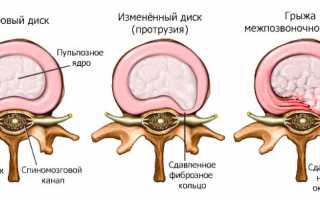
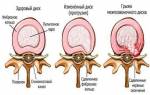
- образование межпозвоночных грыж;
- остеохондроз;
- врожденные аномалии позвоночника;
- чрезмерные физические нагрузки;
- гормональные нарушения;
- длительное воздействие низких температур;
- малоподвижный образ жизни;
- онкологические заболевания;
- длительная интоксикация тяжелыми металлами и химическими веществами.
Корешковый синдром при остеохондрозе часто возникает из-за инфекционных заболеваний, таких как туберкулез или остеомиелит. Основные факторы, способствующие его появлению, — повреждение позвонка, его смещение и образование грыжи. Увеличивающаяся грыжа начинает давить на корешок нерва. Заболевание часто наблюдается у спортсменов, занимающихся активными видами спорта, которые подвергают позвоночник чрезмерным нагрузкам, что приводит к дегенеративно-дистрофическим изменениям.
Повреждение корешка также может быть вызвано недостатком регулярных умеренных физических нагрузок. Пассивный образ жизни, неправильное питание и вредные привычки, хотя и не являются непосредственными причинами остеохондроза с корешковым синдромом, значительно увеличивают вероятность его развития. Это касается и людей с избыточным весом, так как в этом случае позвоночник испытывает постоянные сильные нагрузки, что делает позвонки более хрупкими и подверженными смещениям.
К факторам, повышающим риск остеохондроза, относятся плоскостопие, ношение неудобной обуви на высоком каблуке, длительное пребывание в неудобной позе и вибрации, воздействующие на позвонки (например, при работе на станках).
Врачи отмечают, что корешковый остеохондроз грудного и поясничного отдела является распространенной проблемой, особенно среди людей, ведущих малоподвижный образ жизни. Симптомы, такие как боль, онемение и слабость в конечностях, могут значительно ухудшить качество жизни пациентов. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая физиотерапию, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Врачи также рекомендуют регулярные физические нагрузки и упражнения для укрепления мышечного корсета, что может помочь предотвратить обострения и улучшить общее состояние здоровья. Профилактика и своевременное обращение к специалистам играют ключевую роль в управлении этим заболеванием.

Характерные симптомы
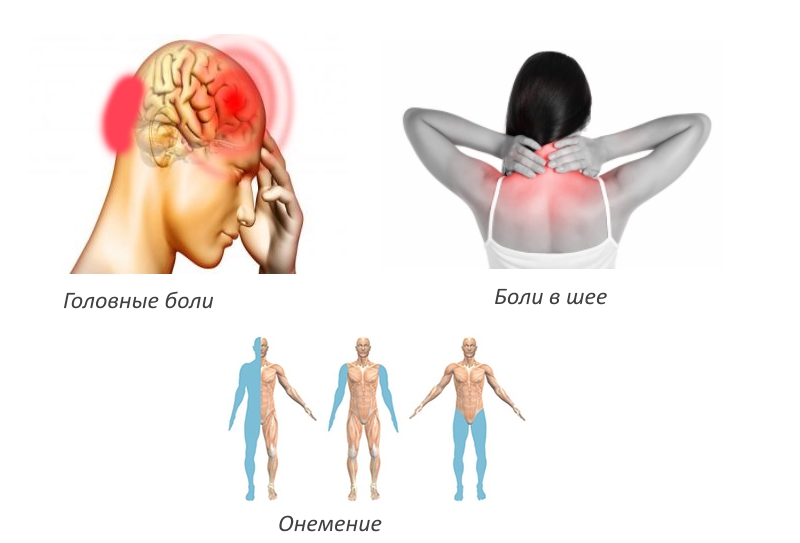
Симптоматика остеохондроза с корешковым синдромом варьируется в зависимости от пораженного отдела позвоночника, и у каждого пациента могут проявляться свои характерные признаки. К основным симптомам, наблюдаемым у большинства людей, относятся: болевые ощущения, онемение, ограничение подвижности, дискомфорт и отеки. Рассмотрим симптомы шейного остеохондроза с корешковым синдромом:
- интенсивные головные боли;
- онемение в затылочной области;
- болезненные ощущения в шее;
- онемение на одной стороне языка;
- онемение в области плечевого пояса;
- затруднения при движении руками, плечами и пальцами;
- боль, охватывающая руку от плеча до кончиков пальцев.
Шейно-грудной остеохондроз с корешковым синдромом проявляется аналогично повреждению нервов в шейном отделе, с иррадиацией боли по всей спине и грудной клетке, вплоть до бедер. При грудном остеохондрозе болевые ощущения чаще всего локализуются в области лопаток и сопровождаются онемением, что затрудняет движения лопатками из-за резкой боли.
Также может возникать напряжение мышц живота с болями в области пупка и под ребрами. Шейно-грудной и грудной остеохондроз с корешковым синдромом могут вызывать нарушения в работе органов пищеварительной системы. У пациента могут наблюдаться частые боли в животе, вздутие и запоры.
Поясничный остеохондроз с корешковым синдромом проявляется болями, онемением и ощущением «бегающих мурашек» в нижней части спины. Неприятные ощущения могут распространяться на бедра, крестец и по всей длине ног. Наибольшая интенсивность боли наблюдается в области коленных суставов и голени.
Остеохондроз поясничного отдела может привести к нарушениям в работе мочеполовой системы и ограничивать подвижность нижних конечностей. У пациента часто присутствует постоянная боль в пояснице. Характер болевых ощущений при остеохондрозе с корешковым синдромом может варьироваться от острого до ноющего и стреляющего. При поясничном остеохондрозе боль, как правило, затрагивает только одну сторону тела, где произошло повреждение корешка нерва.
| Симптом | Грудной отдел позвоночника | Поясничный отдел позвоночника |
|---|---|---|
| Боль | Острая или тупая боль в грудной клетке, может отдавать в спину, живот или руки. | Острая или тупая боль в пояснице, может отдавать в ягодицы, бедро или голень. |
| Ограничение подвижности | Снижение гибкости грудной клетки, затруднение глубокого дыхания. | Снижение гибкости поясницы, затруднение наклонов и поворотов туловища. |
| Мышечное напряжение | Напряжение мышц спины, груди и плеч. | Напряжение мышц спины, ягодиц и бедер. |
| Онемение/парестезии | Онемение или покалывание в грудной клетке, руках или животе. | Онемение или покалывание в пояснице, ягодицах, ногах или стопах. |
| Другие симптомы | Головная боль, тошнота, затруднение глотания (редко). | Проблемы с мочеиспусканием или дефекацией (редко, при компрессии нервных корешков). |
Диагностика
Остеохондроз с корешковым синдромом: диагностика
Распространенный остеохондроз с корешковым синдромом требует внимательной диагностики из-за нечеткой симптоматической картины. Боль в определенной области позвоночника, онемение и ограничение подвижности могут также встречаться при других дегенеративно-дистрофических заболеваниях. В некоторых случаях симптомы остеохондроза, особенно при поражении грудного отдела, могут быть ошибочно приняты за заболевания сердечно-сосудистой системы или невралгии.
Диагностика остеохондроза позвоночника с корешковым синдромом включает несколько медицинских обследований. Врач проводит осмотр пациента, собирает анамнез и анализирует основные жалобы. Для уточнения диагноза выполняется рентгенография позвоночного столба в передней и задней проекциях. Если имеются осложнения или неясная причина заболевания, пациента направляют на магнитно-резонансную томографию.
Процесс диагностики остеохондроза с корешковым синдромом включает определение места защемления корешка нервного окончания и выяснение причин повреждения нервного окончания, что важно для эффективного лечения.
Если у пациента есть дегенеративно-дистрофические заболевания позвоночника, проводится тщательная инструментальная диагностика для выявления их связи с остеохондрозом и обнаружения возможных осложнений.
Корешковый остеохондроз грудного и поясничного отдела вызывает множество обсуждений среди пациентов и специалистов. Люди часто делятся своими переживаниями о болях, которые могут иррадиировать в конечности, ограничивая подвижность и ухудшая качество жизни. Многие отмечают, что симптомы могут усиливаться при физической нагрузке или длительном сидении. Врачебные рекомендации варьируются от физиотерапии до медикаментозного лечения, и пациенты активно обсуждают эффективность различных методов. Некоторые находят облегчение в мануальной терапии, другие предпочитают занятия йогой или плаванием. Важно, что многие осознают необходимость комплексного подхода к лечению, включая укрепление мышечного корсета и изменение образа жизни. Обсуждения на форумах и в социальных сетях помогают людям не только обмениваться опытом, но и находить поддержку в борьбе с этим недугом.

Медикаментозная терапия
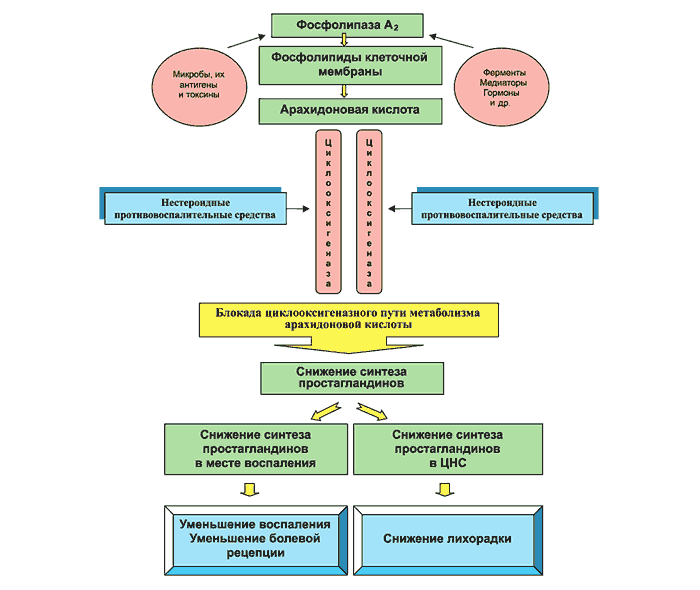
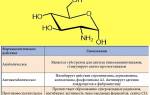
Лечение остеохондроза с корешковым синдромом проводится консервативными методами. Важным условием является строгое соблюдение постельного режима, так как любые движения могут вызвать сильную боль и усугубить повреждение нервных окончаний. Медикаментозная терапия включает обезболивающие и противовоспалительные средства. Нестероидные противовоспалительные препараты снижают давление на нервные корешки и облегчают болевые ощущения.
Для расслабления мышечного корсета назначаются миорелаксанты. Важно также включить в лечение витаминные комплексы, особенно с витамином В, который способствует нормализации обменных процессов в мягких тканях вокруг позвоночника.
Для восстановления хрящевой ткани применяются хондропротекторы. При выраженном болевом синдроме, мешающем нормальному передвижению, может быть выполнена блокада пораженного нерва. При тяжелых симптомах остеохондроза, особенно в шейном отделе, когда наблюдаются сильные головные боли, могут назначаться антидепрессанты. Однако их использование ограничено из-за высокой вероятности побочных эффектов.
Какие обезболивающие средства можно использовать при остеохондрозе?
Физиотерапия и хирургические методики
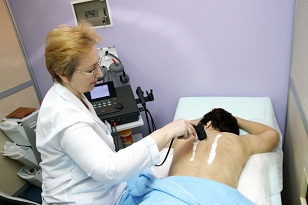
В дополнение к медикаментозному лечению каждому пациенту индивидуально назначаются физиотерапевтические процедуры. Они помогают восстановить работу поврежденного нерва и улучшают состояние позвоночника. Наиболее популярными и эффективными методами являются фонофорез и электрофорез.
При отсутствии противопоказаний рекомендуется пройти курс лечебного массажа. Для восстановления нормального состояния позвоночника и предотвращения осложнений разрабатывается комплекс упражнений лечебной гимнастики. На протяжении всего курса лечения следует носить специальный бандаж. Также важно соблюдать диету с ограничением соли и углеводов.
Дополнительные методы терапии остеохондроза включают иглоукалывание, криотерапию, рефлексотерапию, остеопатию и вакуумную терапию. Использование народных средств возможно только после консультации с лечащим врачом и исключительно для облегчения болевого синдрома.
Хирургическое вмешательство рассматривается, если медикаментозное лечение не дает положительных результатов. Основная цель операции — удалить межпозвоночную грыжу, что снижает давление на корешок нервного окончания.
Понимание корешкового синдрома позволяет разработать программу профилактических мероприятий для людей с генетической предрасположенностью к заболеваниям позвоночника, особенно остеохондрозу. Профилактика включает соблюдение диеты, регулярные умеренные физические нагрузки, своевременное лечение заболеваний, массаж дважды в год и периодический прием витаминов.
Пациенты, перенесшие лечение остеохондроза с корешковым синдромом, должны регулярно проходить плановые осмотры у врача, независимо от наличия или отсутствия симптомов рецидива.

Вопрос-ответ
Куда отдаёт корешковый синдром?
Корешковый синдром корешка S1 проявляется иррадиацией боли по задне-боковой поверхности бедра, голени, до пятки и IV-V пальцев стопы.
Какие органы болят при грудном остеохондрозе?
При грудном остеохондрозе могут болеть органы, расположенные в области грудной клетки, включая сердце, легкие и желудок. Боль может иррадиировать в межреберные пространства, вызывать дискомфорт в области сердца и приводить к нарушениям дыхания. Также могут ощущаться боли в спине и плечах.
Каковы симптомы заболевания корешков спинномозговых нервов?
Корешковый синдром – это состояние, которое возникает при сдавливании корешков спинномозговых нервов. У этого расстройства есть большое количество разных симптомов, главным из которых является боль, в зависимости от зоны поражения: в области шеи, ног, рук, поясницы.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизить нагрузку на позвоночник, что может предотвратить развитие остеохондроза.
СОВЕТ №2
Следите за своим рабочим местом. Убедитесь, что ваше кресло и стол соответствуют вашим параметрам, а монитор находится на уровне глаз. Это поможет избежать излишнего напряжения в спине и шее.
СОВЕТ №3
Обратите внимание на свою диету. Употребление продуктов, богатых кальцием и витаминами D и K, способствует укреплению костей и суставов, что может снизить риск развития остеохондроза.
СОВЕТ №4
Регулярно проходите медицинские осмотры и консультируйтесь с врачом при первых признаках дискомфорта в спине. Раннее выявление и лечение заболеваний поможет избежать серьезных последствий.