Отчего возникает сакроилеит?
Воспаление крестцово-подвздошного сустава чаще всего возникает на фоне других заболеваний. В медицинской практике выделяют первичный и вторичный сакроилеит.
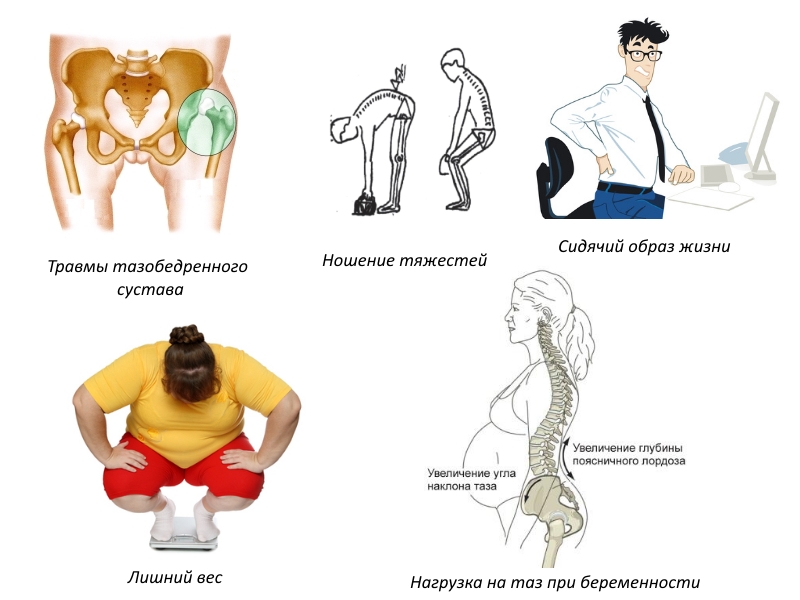
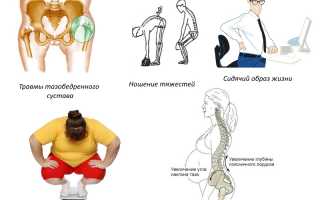
Первичный сакроилеит может развиться из-за травм. Даже незначительное повреждение может спровоцировать воспалительный процесс. Часто причиной сакроилеита становятся чрезмерные физические нагрузки на сустав. Перенос тяжестей, беременность и избыточный вес могут стать триггерами воспаления. Однако малоподвижный образ жизни также негативно сказывается на здоровье опорно-двигательной системы. Долгое сидение ослабляет кости таза и может привести к различным патологиям в области крестца. Кроме того, первичный сакроилеит может возникнуть из-за опухолей позвоночника или при инфицировании открытых травм. Некоторые патологии, возникающие в период внутриутробного развития, такие как врожденный вывих тазобедренного сустава, также могут способствовать развитию этого заболевания.
Вторичный сакроилеит является следствием других заболеваний. Его причиной становится сбой в работе иммунной системы, когда организм начинает вырабатывать антитела против собственных тканей суставов. Подобные нарушения наблюдаются при заболеваниях, таких как болезнь Бехтерева, псориаз, ревматоидный артрит и системная красная волчанка. В этих случаях воспаление крестцово-подвздошного сустава является проявлением указанных заболеваний.
Врачи отмечают, что диагностика сакроилеита требует комплексного подхода. Основными методами являются клинический осмотр, анализ анамнеза и использование современных визуализирующих технологий, таких как МРТ и КТ. Эти методы позволяют точно определить воспалительные изменения в области крестцово-подвздошных суставов.
Что касается лечения, специалисты подчеркивают важность индивидуального подхода. В начальных стадиях заболевания часто применяются нестероидные противовоспалительные препараты для снятия боли и уменьшения воспаления. В более сложных случаях может потребоваться использование кортикостероидов или биологических препаратов. Физиотерапия и лечебная физкультура также играют важную роль в восстановлении функции суставов и улучшении качества жизни пациентов. Врачи акцентируют внимание на необходимости регулярного мониторинга состояния пациента для корректировки терапии.

В каких формах протекает заболевание?
Специалисты в области медицины различают сакроилеит по нескольким критериям. В зависимости от области воспаления выделяют следующие типы заболевания:
- синовит (воспаление суставной оболочки);
- остеоартрит (воспаление поверхности сустава);
- панартрит (воспаление всей суставной области).
Однако чаще всего врачи классифицируют сакроилеит по другим признакам.
| Метод диагностики | Описание метода | Полезность в диагностике сакроилеита |
|---|---|---|
| Физикальный осмотр | Оценка походки, ограничение движений в пояснично-крестцовом отделе, болезненность при пальпации крестцово-подвздошных суставов | Первичная оценка, выявление симптомов |
| Рентгенография таза | Визуализация костных структур, выявление признаков артрита (склероз, эрозии, сужение суставной щели) | Подтверждение диагноза, оценка степени поражения суставов |
| КТ | Более детальная визуализация костных структур, чем рентгенография | Оценка степени поражения суставов, выявление скрытых переломов |
| МРТ | Визуализация костных и мягкотканных структур, выявление воспаления, отека, повреждения связок | Наиболее информативный метод для диагностики сакроилеита, позволяет оценить степень воспаления |
| Сцинтиграфия костей | Оценка метаболической активности костной ткани | Выявление очагов воспаления, оценка активности заболевания |
| Лабораторные анализы (СОЭ, СРБ) | Оценка уровня воспаления в организме | Подтверждение воспалительного процесса, мониторинг эффективности лечения |
| Блокада крестцово-подвздошного сустава | Введение анестетика в сустав | Диагностический тест: уменьшение боли после блокады указывает на сакроилеит |
Классификация по происхождению заболевания
Сакроилеит может иметь инфекционное или аутоиммунное происхождение. В зависимости от этого выделяют несколько типов заболевания:
-
Неспецифическая инфекционная форма. Этот тип воспаления сопровождается образованием гноя. Причиной может стать инфицированная открытая травма крестца. Если гнойный очаг проникает в сустав, развивается инфекционный сакроилеит. Также гнойное воспаление может быть вызвано остеомиелитом.
-
Специфическая инфекционная форма. Она возникает при таких заболеваниях, как туберкулез, сифилис и бруцеллез. Инфекция проникает в область крестца через кровоток. Поражение суставов при туберкулезе и сифилисе, как правило, исчезает после лечения основного заболевания. Сакроилеит также может развиваться на фоне кишечных и мочеполовых инфекций, что называется реактивной формой.
-
Неинфекционный (асептический) аутоиммунный сакроилеит. Этот тип возникает при болезни Бехтерева, системной красной волчанке, псориазе и других заболеваниях, связанных с образованием патологических антител.
-
Неинфекционный (асептический) сакроилеит, вызванный нарушением функции сустава. Он развивается в результате травм или чрезмерных нагрузок на крестцово-подвздошное сочленение.
Методы диагностики и лечения сакроилеита вызывают много обсуждений среди пациентов и специалистов. Многие отмечают, что ранняя диагностика играет ключевую роль в успешном лечении. Врачи часто используют комбинацию клинического осмотра, рентгенографии и МРТ для точного определения состояния суставов. Пациенты делятся опытом, что назначение противовоспалительных препаратов значительно облегчает симптомы, однако некоторые отмечают, что не всегда медикаменты помогают. Физиотерапия и лечебная физкультура также получают положительные отзывы, так как помогают улучшить подвижность и снизить болевые ощущения. В то же время, некоторые пациенты выражают недовольство длительностью лечения и необходимостью постоянного контроля состояния. Важно, что подход к каждому случаю индивидуален, и многие рекомендуют искать опытного специалиста для составления оптимального плана терапии.

Классификация по локализации воспаления
Поражение может затрагивать как весь сустав, так и его правую или левую половину. В зависимости от места воспалительного процесса выделяют следующие типы сакроилеита:
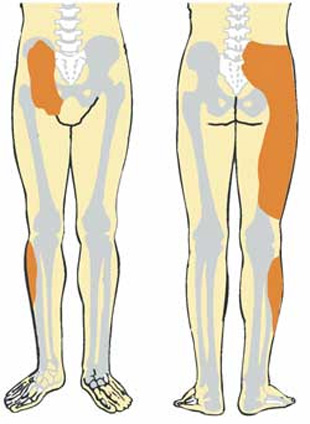
- Правосторонний сакроилеит. Эта форма чаще возникает после травм или физического перенапряжения. Ею чаще страдают правши, так как на правую ногу приходится большая часть нагрузки.
- Левосторонний сакроилеит. Причиной возникновения этой формы также являются травмы. Она наблюдается у левшей из-за повышенной нагрузки на левую ногу.
- Двусторонний сакроилеит. Эта форма заболевания встречается реже и развивается у людей с бруцеллезом или болезнью Бехтерева. Чаще всего она наблюдается у мужчин младше 30 лет.
Как проявляется сакроилеит?
На начальных этапах сакроилеита симптомы обычно слабо выражены. Их легко спутать с проявлениями других заболеваний позвоночника, что затрудняет диагностику.
В начале заболевания могут проявляться следующие признаки:
- Периодическое повышение температуры тела и общее недомогание. Обычно пациенты не связывают эти симптомы с суставными заболеваниями. Лихорадка и общая интоксикация особенно выражены при гнойной форме болезни.
- Боли в пояснице и ягодицах, которые не зависят от положения тела. Некоторые пациенты ошибочно принимают это за радикулит. Однако в начале заболевания отсутствуют «простреливающие» боли, характерные для воспаления нервных корешков.
- Если сакроилеит вызван аутоиммунными заболеваниями, боль может усиливаться в состоянии покоя.
- Утром ощущается скованность в области поясницы.
- Изменяется походка, особенно при левосторонней или правосторонней форме болезни. Пациент старается щадить поражённую ногу при ходьбе.
Если начать лечение на ранних стадиях, можно легко избавиться от неприятных симптомов.
Сложность заключается в том, что на этом этапе болезнь трудно диагностировать. Часто начальные проявления сакроилеита принимаются за симптомы остеохондроза.
Если не начать лечение на ранних стадиях, заболевание прогрессирует, и в суставе происходят необратимые изменения. На поздних стадиях сакроилеита можно наблюдать следующие симптомы:
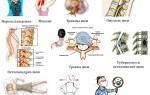
- Ноющая боль усиливается и становится более интенсивной. Она уже не ограничивается только поясницей и ягодицами, а распространяется на бедра. Каждое движение сопровождается болезненными ощущениями.
- Скованность в пояснице усиливается. Человеку становится сложно наклоняться и поднимать предметы с пола. Подвижность позвоночника резко ограничена.
- Изгибы спины сглаживаются из-за поражения суставов позвоночника.
- При дальнейшем прогрессировании болезни возможны судороги в конечностях и колебания артериального давления.
На поздней стадии симптомы болезни становятся заметными при внешнем осмотре пациента. На фотографиях людей с сакроилеитом можно увидеть выраженное искривление позвоночника.

К каким последствиям может привести сакроилеит?
При первых симптомах сакроилеита важно сразу начать лечение. Запущенная стадия заболевания может привести к серьезным осложнениям. Воспаление может распространиться на внутренние органы через нервные корешки. Если сакроилеит не лечить, возможны следующие последствия:
- дисфункция сфинктера прямой кишки;
- проблемы с работой почек;
- разрушение костной ткани;
- проникновение гнойного содержимого из крестца в позвоночный канал;
- нарушения кровообращения.
Как диагностировать сакроилеит?
Какой специалист занимается лечением сакроилеита?
Если вы испытываете дискомфорт в области поясницы и крестца, стоит обратиться к травматологу-ортопеду или ревматологу. Эти врачи специализируются на заболеваниях суставов. В случае гнойной формы сакроилеита может понадобиться консультация хирурга.
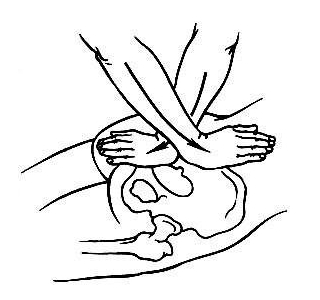
Диагностика сакроилеита иногда представляет собой сложную задачу. Важно, чтобы врач отличил сакроилеит от других заболеваний с похожими симптомами. Например, боли в ягодицах могут возникать при патологиях кишечника. Конденсирующий остеит подвздошной кости также вызывает дискомфорт в пояснично-ягодичной области. Для более точного определения диагноза назначаются следующие исследования:
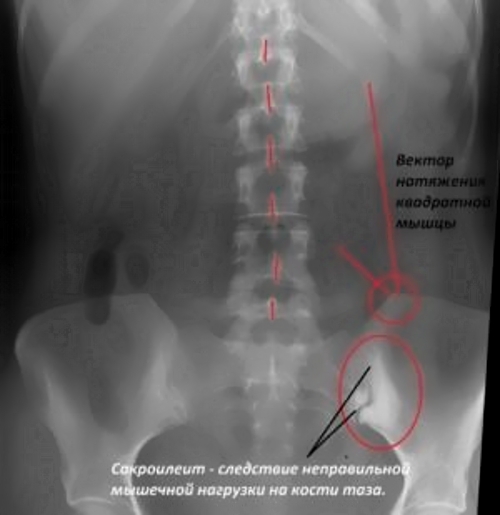
- Рентгенография крестцово-подвздошной области. Это один из основных методов диагностики сакроилеита, который позволяет оценить состояние сустава и костной ткани. Перед процедурой пациенту рекомендуется опорожнить кишечник и избегать продуктов, способствующих газообразованию. К рентгенологическим признакам сакроилеита относятся: изменение размеров суставной щели, деформация контуров сустава, при гнойной форме — увеличение суставной щели, уплотнение костной ткани и наличие эрозий.
- Магнитно-резонансная томография (МРТ) является второй важной диагностической процедурой. Этот метод позволяет выявить воспалительные процессы и отеки. МРТ более чувствительна, чем рентген, и может обнаружить даже незначительные изменения в суставе.
- Анализ крови используется как дополнительный метод диагностики. Если в общем анализе крови наблюдается повышение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ), это может указывать на воспалительный процесс. При подозрении на инфекцию назначается тест на наличие антител к микробам. Если сакроилеит вызван болезнью Бехтерева, проводят исследование на антиген В-27.
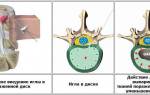
С прогрессированием заболевания симптомы поражения сустава становятся более выраженными. По результатам рентгенологического обследования выделяют следующие стадии патологического процесса:
- Первая стадия. Суставная щель на рентгене видна нечетко, но все еще определяется. Симптоматика болезни слабо выражена, боли умеренные, движения не ограничены.
- Вторая стадия. Суставная щель изменяется, становится неравномерно расширенной. Сакроилеит второй степени характеризуется склеротическими изменениями в волокнах спинного мозга.
- Третья стадия. Сужение суставной щели прогрессирует, склероз нервных волокон усиливается, движения в суставе значительно ограничены, пациента беспокоят постоянные боли.
- Четвертая стадия. Суставная щель практически закрыта, боль ощущается при любых движениях. Развивается окостенение и полная неподвижность крестцово-подвздошного сустава.
Методы лечения
Лечение сакроилеита — сложная задача, требующая времени. Процесс можно разделить на два основных этапа. Сначала применяются медикаменты для облегчения боли и уменьшения воспаления. Затем следует длительный период восстановительной терапии.
Фармакологические методы лечения
Врач подбирает медикаменты в зависимости от причин сакроилеита. Если воспаление сустава вызвано другим заболеванием, необходимо сначала устранить основную патологию. Это может привести к исчезновению симптомов сакроилеита.
При гнойной форме болезни лечение сосредоточено на борьбе с инфекцией. Для этого назначаются антибиотики:
- Ванкомицин;
- Цефтриаксон;
- Кларитромицин;
- Стрептомицин.
Параллельно с антибактериальными средствами рекомендуется использовать Энтеросгель для выведения токсинов из организма.
Для облегчения боли применяются нестероидные противовоспалительные препараты (НПВС) и анальгетики:
- Диклофенак;
- Индометацин;
- Нимесулид;
- Ибупрофен;
- Парацетамол;
- Анальгин.
Сначала эти медикаменты вводят в виде инъекций, затем пациента переводят на таблетированную форму. На ранних стадиях заболевания можно ограничиться назначением обезболивающих средств, что значительно улучшает состояние. Однако при прогрессировании болезни назначаются гормональные препараты, такие как Дексаметазон или Преднизолон. При сильных болях могут быть сделаны инъекции анестетиков (Лидокаин, Дипроспан) непосредственно в сустав.
Если сакроилеит имеет аутоиммунное происхождение, используются иммуносупрессивные препараты: Метотрексат и Азатиоприн.
Восстановительная терапия
После устранения ярко выраженных симптомов сакроилеита пациенту следует пройти курс реабилитации. Для этого назначаются следующие восстановительные процедуры:
- Лечебный массаж для улучшения кровообращения и снятия мышечных спазмов.
- Сеансы электрофореза с гормональными средствами в области воспаления.
- Лечебная физкультура (ЛФК), включающая упражнения на наклоны и растяжку позвоночника, а также дыхательные упражнения. Гимнастика помогает уменьшить утреннюю скованность в пояснице и восстанавливает подвижность.
- После завершения курса реабилитации рекомендуется санаторное лечение, где под контролем медицинского персонала продолжатся восстановительные процедуры.
Народные методы
Многих пациентов интересует, как лечить сакроилеит народными средствами. Важно понимать, что в домашних условиях невозможно полностью устранить причину заболевания. Народные рецепты следует использовать только как дополнение к основной терапии, назначенной врачом. При сакроилеитах можно применять следующие методы:
- Для укрепления костной ткани рекомендуется принимать 0,5 г измельченной яичной скорлупы.
- Дважды в день перед едой следует пить раствор мумие.
- На область крестца можно накладывать компрессы с облепиховым маслом. Также подойдут отвар цикория или сок чистотела.
Прогноз и профилактика болезни
Исход заболевания зависит от причины и типа воспалительного процесса. При инфекционном сакроилеите прогноз обычно положительный. После устранения источника инфекции исчезают все симптомы, и функция сустава восстанавливается полностью. Однако при аутоиммунных заболеваниях и дегенеративных изменениях прогноз становится более серьезным. В таких случаях восстановление двигательной активности зависит от стадии воспалительного процесса.
Чтобы предотвратить развитие сакроилеита, следует придерживаться следующих рекомендаций:
- Своевременно лечить инфекционные заболевания и травмы.
- При сидячем образе жизни регулярно выполнять физические упражнения.
- Избегать чрезмерных нагрузок на позвоночник.
- При аутоиммунных заболеваниях регулярно принимать иммуносупрессивные препараты.
- При предрасположенности к суставным заболеваниям полезно использовать хондропротекторы и придерживаться диеты, богатой коллагеном.
Таким образом, сакроилеит хорошо поддается лечению на ранних стадиях. Если вы чувствуете скованность и боль в пояснице, не стоит терпеть и заниматься самолечением. Своевременное обращение к ортопеду или ревматологу поможет сохранить здоровье и подвижность сустава.
Вопрос-ответ
Какой анализ покажет сакроилеит?
Диагностика сакроилеита. Если боль воспалительного характера, рекомендуется проведение МРТ крестцово-подвздошных суставов, где возможно увидеть непосредственно признаки воспаления в КПС. А также рекомендуется сдать общий анализ крови с СОЭ, С-реактивный белок, генетический анализ на HLA-B27.
Какие анализы крови делают при сакроилеите?
Анализы крови могут помочь выявить или исключить воспалительные и/или артритные состояния, которые могут вызывать симптомы, схожие с сакроилеитом, и включают проверку на маркеры воспаления, такие как С-реактивный белок (СРБ).
Можно ли увидеть сакроилеит на МРТ?
Показывает ли МРТ сакроилеит? Магнитно-резонансная томография демонстрирует специфические признаки патологии на ранней стадии, когда рентгеновские способы исследования малоинформативны. Признаки сакроилеита на МРТ позволяют судить о стадии заболевания.
Советы
СОВЕТ №1
Перед началом лечения сакроилеита обязательно проконсультируйтесь с врачом-ревматологом или ортопедом. Правильная диагностика и определение причин заболевания помогут выбрать наиболее эффективный метод лечения.
СОВЕТ №2
Регулярно выполняйте рекомендованные врачом физические упражнения и растяжки. Это поможет улучшить подвижность суставов и снизить болевые ощущения. Не забывайте о важности разминки перед физической активностью.
СОВЕТ №3
Обратите внимание на свой рацион. Употребление противовоспалительных продуктов, таких как рыба, орехи, оливковое масло и овощи, может помочь снизить воспаление и улучшить общее состояние организма.
СОВЕТ №4
Используйте методы физиотерапии, такие как ультразвук или магнитотерапия, которые могут помочь в снижении болевого синдрома и улучшении кровообращения в области пораженного сустава. Обсудите эти методы с вашим врачом.