Причины воспалительного процесса
Для лучшего понимания данной патологии полезно рассмотреть факторы, способствующие её возникновению, а также сравнить изображения здорового и пораженного сустава. Наиболее распространенные причины воспалительных процессов включают:
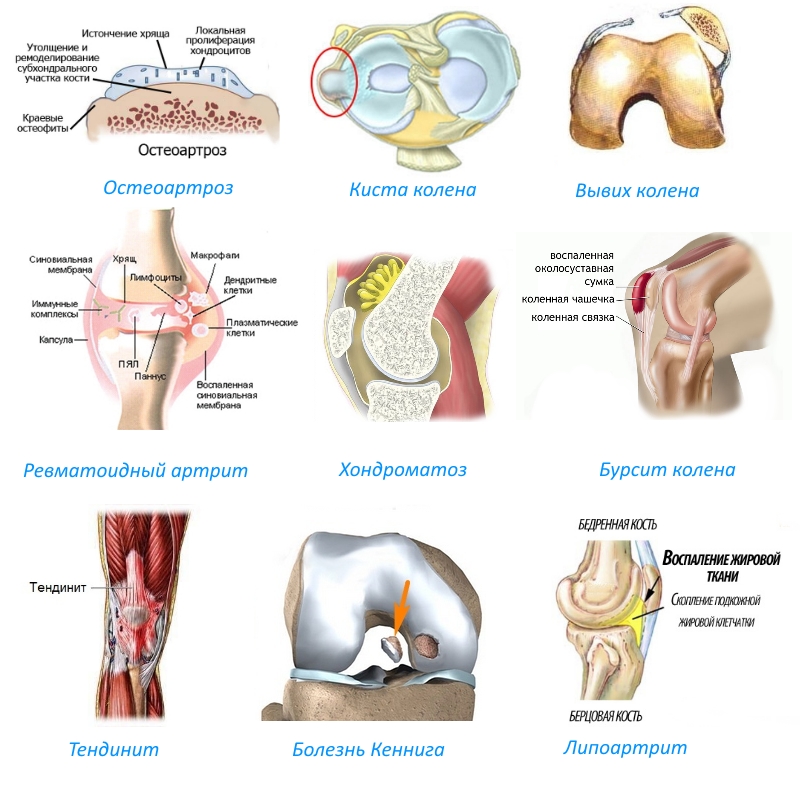
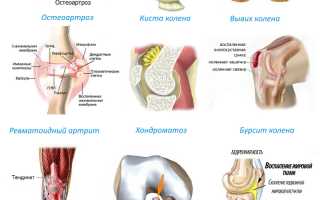
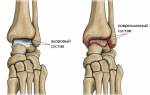
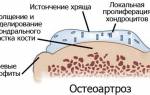
- Остеоартрит. Это заболевание проявляется истончением хрящевой ткани, что увеличивает трение между костными головками в суставной капсуле. Остеоартрит чаще всего диагностируется у пожилых людей.
- Ревматоидный и посттравматический артрит. В первом случае воспаление коленного сустава возникает из-за дегенеративных изменений в хрящах. Посттравматический артрит развивается после травмы, такой как ушиб или падение, при котором поврежден сустав. Оба типа артрита могут развиваться постепенно, и симптомы иногда проявляются спустя несколько лет.
Реже встречаются следующие заболевания:
- Менископатия. Это состояние связано с дистрофическими изменениями в суставе, в результате которых могут образовываться кисты в мениске.
- Вывих надколенника. Он может быть вызван ослаблением мышц (например, при низкой физической активности) или врожденной гиподинамией.
- Бурсит. Это воспаление суставной сумки, которое обычно не распространяется на другие структуры.
- Хондроматоз. Патологические изменения в синовиальной жидкости приводят к частичному замещению хрящевой ткани вязкой жидкостью внутри суставной капсулы.
- Тендинит. Воспаление связок.
- Тендопатия. Заболевание, затрагивающее сухожилия мышц, окружающих сустав.
- Деформация связок. Синдром Плика.
- Дегенеративные изменения в хрящах. Проявляются частичным омертвением и отслоением тканей от кости (болезнь Кеннига).
- Воспаление широкого сухожилия. Синдром подвздошно-большеберцового тракта.
- Липоартрит. Заболевание, характеризующееся поражением области крепления сухожилия над коленной чашечкой.
Врачи отмечают, что лечение воспаления в коленном суставе требует комплексного подхода. В первую очередь, важно установить причину воспаления, будь то травма, артрит или другие заболевания. В зависимости от диагноза, специалисты рекомендуют применять противовоспалительные препараты, такие как нестероидные противовоспалительные средства (НПВС), которые помогают уменьшить боль и отек.
Физиотерапия также играет ключевую роль в восстановлении функции сустава. Упражнения на растяжку и укрепление мышц вокруг колена способствуют улучшению подвижности и снижению нагрузки на сустав. В некоторых случаях врачи могут рекомендовать инъекции кортикостероидов для быстрого облегчения симптомов.
Кроме того, важно обратить внимание на образ жизни: соблюдение диеты, контроль веса и регулярная физическая активность помогают предотвратить рецидивы воспаления. Врачи подчеркивают, что индивидуальный подход к каждому пациенту и соблюдение рекомендаций специалиста являются залогом успешного лечения.

Группы риска
Некоторые люди имеют более высокий риск заболеваний суставов. Это связано как с внешними, так и с внутренними факторами:
- Избыточная нагрузка на ноги из-за лишнего веса. В этом случае ткани суставов изнашиваются быстрее.
- Нагрузки, связанные с профессиональной деятельностью. Чаще всего это касается коленных суставов у спортсменов.
- Гиподинамия (врожденная или возникшая из-за недостаточной физической активности). Слабые мышцы не могут должным образом поддерживать сустав, что приводит к его нестабильности и травмам.
- Аномалии опорно-двигательного аппарата. Они могут быть как врожденными (например, укорочение одной ноги), так и приобретенными (например, сколиоз).
- Травмы.
- Возраст. Со временем мягкие ткани теряют свои свойства, становятся менее эластичными и могут подвергаться дегенеративным изменениям.
- Исследования показывают, что у женщин патологии суставов диагностируются чаще, чем у мужчин.
| Метод лечения | Описание | Когда применять |
|---|---|---|
| Покой и иммобилизация | Ограничение нагрузки на коленный сустав, использование костылей или ортезов. | В острой фазе воспаления, при сильной боли и отеке. |
| Холод | Прикладывание льда или холодных компрессов к колену. | В первые 24-48 часов после травмы или обострения воспаления для уменьшения отека и боли. |
| Тепло | Прикладывание теплых компрессов или использование грелки. | После уменьшения острого воспаления, для улучшения кровообращения и снятия мышечного напряжения. |
| Нестероидные противовоспалительные препараты (НПВП) | Лекарства, такие как ибупрофен или диклофенак, уменьшающие боль и воспаление. | При умеренной и сильной боли и воспалении. |
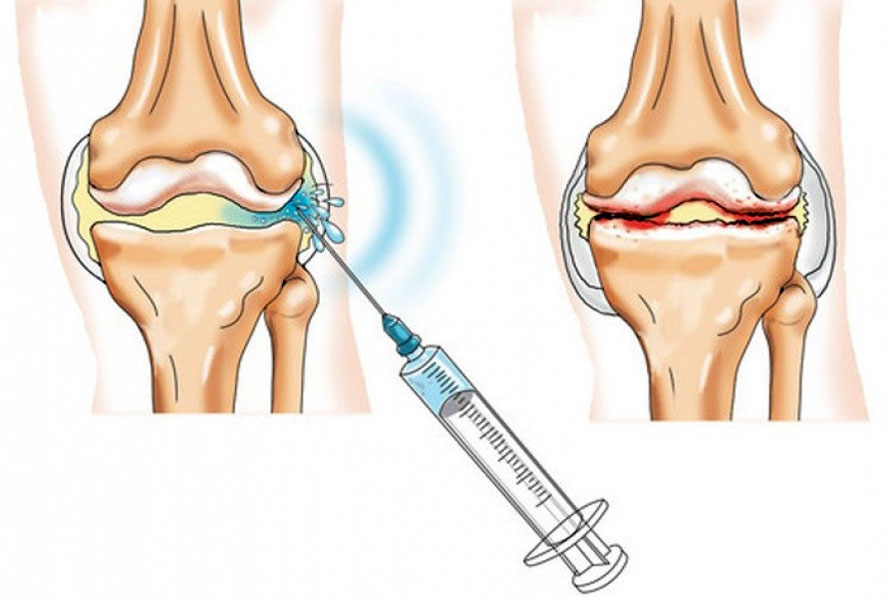
| Кортикостероиды | Мощные противовоспалительные препараты, которые могут вводиться внутрисуставно. | При сильном воспалении, не поддающемся лечению НПВП. |
| Физиотерапия | Упражнения, направленные на укрепление мышц вокруг колена, улучшение гибкости и подвижности сустава. | В период реабилитации после острого воспаления, для профилактики рецидивов. |
| Инъекции гиалуроновой кислоты | Введение гиалуроновой кислоты в сустав для улучшения смазки и уменьшения боли. | При остеоартрите коленного сустава. |
| Хирургическое вмешательство | Операция может потребоваться в случае тяжелого повреждения сустава или неэффективности консервативного лечения. | При тяжелых повреждениях менисков, связок, хрящей или при выраженном артрозе. |
Симптоматика
Воспалительные процессы могут быть вызваны различными заболеваниями, и многие из них имеют схожие симптомы. Однако существуют определенные признаки, указывающие на конкретные болезни.
При воспалении может наблюдаться локальное повышение температуры в области сустава, а болевой синдром может ощущаться только под коленом. Это зависит от места развития патологического процесса: в связках, костях, хрящах, синовиальной жидкости или суставной сумке. Общие признаки воспаления следующие:
- Боль. Интенсивность и локализация боли могут изменяться в зависимости от типа и формы заболевания. При остром воспалении боль ощущается сильнее. Хронические заболевания обычно сопровождаются периодическим дискомфортом. Боль часто усиливается во время ходьбы или при интенсивной физической активности.
- Скованность движений. Этот симптом может сочетаться с другими проявлениями. При хронических заболеваниях скованность может наблюдаться без дополнительных симптомов, что затрудняет передвижение и вызывает хромоту, ограничивая активную деятельность и спорт.
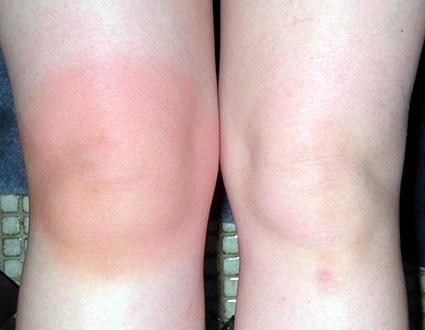
- Отечность. Сустав может увеличиваться в размере и иногда принимать неправильную форму. Воспаление может затрагивать сустав только с одной стороны, что связано с локализацией патологических процессов. На ранних стадиях отечность возникает из-за острого течения заболевания. Если опухло все колено, это обычно указывает на распространение воспалительного процесса.
- Хруст при движении. Этот симптом может свидетельствовать о патологиях в суставе, связанных с дегенеративными изменениями в хрящевых или костных тканях.
- Покраснение кожи на пораженных участках конечности.
При некоторых заболеваниях боль может усиливаться в определенные часы, например, к вечеру. Изначально неприятные ощущения в суставе возникают при движении, но по мере прогрессирования патологии болевой синдром может проявляться даже в состоянии покоя.
Заболевания, связанные с дегенеративными изменениями в тканях суставов (артрит, артроз), на начальных стадиях могут не проявляться. Эти патологии развиваются постепенно, иногда на протяжении многих лет. Лишь когда процессы становятся необратимыми, начинают появляться симптомы болезни.
При первых признаках воспаления рекомендуется применить холодный компресс.
Многие люди, сталкивающиеся с воспалением в коленном суставе, делятся своим опытом и советами. Одни рекомендуют начинать с простых методов, таких как отдых и прикладывание льда, чтобы уменьшить отек и боль. Другие подчеркивают важность физиотерапии, которая помогает восстановить подвижность и укрепить мышцы вокруг сустава. Некоторые обращаются к народным средствам, таким как компрессы из капустного листа или настои из трав, считая их эффективными для снятия воспаления. Также часто упоминается о необходимости сбалансированного питания, богатого омега-3 жирными кислотами, которые могут помочь в борьбе с воспалительными процессами. Важно помнить, что каждый случай индивидуален, и перед началом лечения стоит проконсультироваться с врачом.

Способы лечения
Восстановление функциональности коленного сустава возможно как с использованием инвазивных, так и неинвазивных методов.
Неинвазивный подход включает лечение воспалительных процессов с помощью таблеток, а также наружных средств, таких как мази и гели.
Инвазивные и неинвазивные методы
Инвазивные методы лечения предполагают вмешательство в целостность кожи. К простым процедурам относятся инъекции хондропротекторов в сустав. Эти вещества уменьшают трение и замедляют развитие других патологий.
Среди инвазивных методов самым сложным является хирургическое вмешательство. Во время операции удаляются мертвые ткани или участки с необратимыми изменениями.
Такой подход к восстановлению подвижности суставов применяется в крайних случаях, когда консервативная терапия не дала ожидаемых результатов.
Читайте подробнее: Обзор хондропротекторов нового поколения для лечения суставов.

Симптоматическая терапия
Для начала лечения необходимо провести диагностику. На следующих этапах осуществляется симптоматическая терапия. Важным аспектом является восстановление функции сустава, для чего может быть рекомендован курс лечебной физкультуры.
Симптоматическая терапия направлена на устранение признаков воспаления, таких как:
- боль;
- отечность;
- покраснение;
- внешняя деформация сустава.
Врач может назначить противовоспалительные и анальгезирующие препараты, а также антибиотики. В некоторых случаях показаны кортикостероиды. Эти медикаменты облегчают острые симптомы заболевания, но не устраняют первопричину инфекции (бактерии, вирусы), вызвавшую воспалительный процесс.
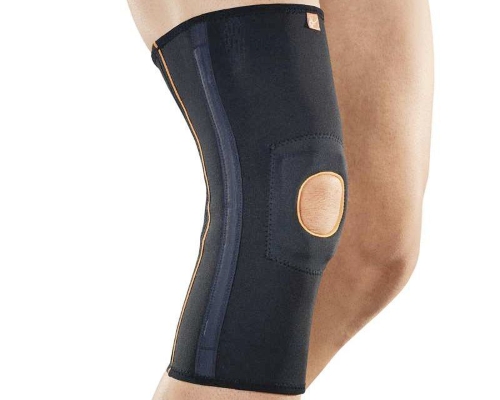
Также применяется метод иммобилизации сустава. Сустав фиксируется с помощью специального бандажа или повязки. Это позволяет устранить факторы, способствующие развитию дегенеративных процессов, таких как вывихи.
Массаж и ЛФК
При заболеваниях коленного сустава массаж может быть весьма полезен. Он способствует восстановлению функций и характеристик мягких тканей:
- увеличивает эластичность;
- улучшает кровообращение в пораженной области.
Эффективным методом лечения также является лечебная физкультура (ЛФК). Упражнения должны быть статичными, так как динамические нагрузки могут вызвать дополнительное напряжение. В период восстановления важно полностью исключить или максимально снизить физическую активность.
Все процедуры следует проводить только после консультации с врачом, так как лечение различных заболеваний имеет свои особенности.
Народные рецепты
Лечение воспалительных процессов в коленном суставе можно проводить с помощью домашних средств. Важно выбирать щадящие препараты, которые действуют мягко и не наносят вреда. Вот несколько эффективных рецептов:
-
Настойка из каланхоэ. Это средство помогает уменьшить воспаление и облегчить боль. Для приготовления понадобятся водка и листья каланхоэ в равных пропорциях. Настаивать смесь следует в темном месте в течение недели. Перед использованием настойку необходимо процедить. Ее применяют в качестве растирки.
-
Теплые ванны. При хронических воспалениях полезно принимать теплые ванны (не горячие!) с добавлением эфирных масел календулы, зверобоя, эвкалипта, сандала и тимьяна.
-
Отвары трав. Рекомендуется пить отвары трав с противовоспалительными свойствами, такие как зверобой, календула и листья брусники. Лечение требует времени — несколько месяцев. Рекомендуется употреблять не менее ½ стакана отвара один раз в день, а в сутки — несколько раз.
Кроме того, для облегчения состояния при воспалительных процессах в суставах можно использовать компрессы. Хороший эффект дает перетертый лук.
Вопрос-ответ
Что нельзя делать при воспалении коленного сустава?
Спорт, тренировки в зале, бег, прыжки противопоказаны при артрозе коленного сустава. Нужно забыть о жимах стоя с большим весом, аэробике и других асимметричных упражнениях. Совсем исключать движение в пораженном суставе тоже нельзя, иначе он потеряет свою подвижность.
Через сколько проходит воспаление коленного сустава?
В большинстве случаев воспалительный процесс купируется за 3-5 дней. Исчезают боли и отек, но дальше может начаться хронизация артрита. На этом этапе крайне важно направить силы и внимание на восстановление функции коленного сустава, чтобы не допустить развитие артроза и необратимых дистрофических изменений.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Важно установить причину воспаления, чтобы выбрать правильное лечение. Специалист может назначить необходимые анализы и обследования, чтобы исключить серьезные заболевания.
СОВЕТ №2
Применяйте холодные компрессы. При воспалении в коленном суставе холод помогает уменьшить отек и облегчить боль. Накладывайте компресс на пораженную область на 15-20 минут несколько раз в день.
СОВЕТ №3
Следите за уровнем физической активности. Избегайте чрезмерных нагрузок на коленный сустав, но не забывайте о легких упражнениях для поддержания подвижности. Консультируйтесь с физиотерапевтом для подбора безопасной программы упражнений.
СОВЕТ №4
Используйте противовоспалительные препараты. Нестероидные противовоспалительные средства (НПВС) могут помочь снизить воспаление и облегчить боль. Однако перед их применением обязательно проконсультируйтесь с врачом.