Современные аспекты лечения
Миастения
Миастения — это аутоиммунное заболевание, проявляющееся парезами и параличами. Современные медикаменты для лечения миастении помогают пациентам сохранять трудоспособность, предотвращать инвалидизацию и улучшать качество жизни. Для назначения эффективной терапии используются результаты электромиографии, фармакологические тесты с антихолинэстеразными средствами и анализ крови на наличие аутоантител.
Выбор обезболивающих препаратов при миастении осуществляется врачом индивидуально, в зависимости от стадии заболевания. В качестве лечения могут быть назначены следующие медикаменты:
- Форталгин;
- Вольтарен;
- Ибупрофен;
- Кетопрофен;
- Спазмалгон;
- Колдрекс;
- Темпалгин.
Психотропные препараты, такие как Аминазин и Амитриптилин, могут усугублять течение миастении. В то же время безопасными считаются средства из бензодиазепинового ряда, а также препарат Сонапакс.
Для пациентов с генерализованной формой миастении рекомендуется использовать Хлорофилл для лечения сопутствующих заболеваний носоглотки. Антисептическая терапия способствует насыщению инфицированных тканей кислородом. Общее состояние больного может улучшиться благодаря Актовегину, который расширяет коронарные сосуды и активизирует работу нервной системы. Если у пациента наблюдается сердечная недостаточность, назначаются лекарства для поддержания нормальной функции сердца:
- Предуктал;
- Милдронат.
Современные препараты для лечения миастении вызывают активные обсуждения среди врачей-неврологов. Специалисты отмечают, что новые медикаменты, такие как моноклональные антитела, значительно улучшили качество жизни пациентов. Они помогают уменьшить симптомы и замедлить прогрессирование заболевания. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, так как эффективность препаратов может варьироваться. Кроме того, комбинированная терапия, включающая иммуносупрессоры и антихолинэстеразные средства, также показывает положительные результаты. Однако специалисты предупреждают о возможных побочных эффектах и необходимости регулярного мониторинга состояния пациентов. В целом, современные достижения в фармакологии открывают новые горизонты в лечении миастении, что внушает оптимизм как врачам, так и пациентам.

Иммунодепрессивная терапия
Для терапии миастении применяются иммунодепрессанты, среди которых:
- Азатиоприн;
- Циклоспорин;
- Преднизолон.
Однако лечение увеличивает риск инфекционных осложнений и злокачественных новообразований.
Азатиоприн считается наиболее безопасным из этих препаратов. Он влияет на усвоение глюкокортикоидов, что позволяет значительно снизить их дозировку. Тем не менее, побочные эффекты могут привести к отмене препарата. Пациенты часто жалуются на головные боли, озноб и повышение температуры. Также могут проявляться симптомы, указывающие на нарушения в работе печени.
Метотрексат — мощный иммунодепрессант, который используется в небольших дозах из-за высокой токсичности. У пациентов могут возникать дискомфорт в области живота, тошнота и рвота. У многих наблюдаются боли в печени, изменения активности ферментов и признаки цирроза.
Лейковорин, назначаемый после курса Метотрексата, помогает снизить его токсическое воздействие. Людям с миастенией следует избегать лечения нейролептиками и транквилизаторами.
Не рекомендуется использование антидепрессантов, так как они могут ухудшить состояние пациента и способствовать развитию миастенического синдрома как осложнения медикаментозной терапии.
| Препарат | Механизм действия | Побочные эффекты |
|---|---|---|
| Пиридостигмин | Ингибитор холинэстеразы, увеличивает концентрацию ацетилхолина в синаптической щели | Тошнота, рвота, диарея, боли в животе, брадикардия, бронхоспазм, мышечная слабость |
| Неостигмин | Ингибитор холинэстеразы, увеличивает концентрацию ацетилхолина в синаптической щели | Тошнота, рвота, диарея, боли в животе, брадикардия, бронхоспазм, мышечная слабость |
| Эдрофоний | Ингибитор холинэстеразы короткого действия, используется для диагностики миастении | Тошнота, рвота, брадикардия, бронхоспазм |
| Преднизолон | Глюкокортикоид, иммуносупрессивное действие | Остеопороз, гипергликемия, повышение артериального давления, катаракта, глаукома |
| Азатиоприн | Иммуносупрессант, подавляет активность иммунной системы | Лейкопения, тромбоцитопения, гепатит, панкреатит |
| Микофенолата мофетил | Иммуносупрессант, ингибирует пролиферацию лимфоцитов | Лейкопения, тромбоцитопения, диарея, тошнота, рвота |
| Ритуксимаб | Моноклональное антитело, направлено против CD20-позитивных В-лимфоцитов | Инфекции, инфузионные реакции |
| Экулизумаб | Моноклональное антитело, ингибирует терминальную комплементную систему | Инфекции, тромбоэмболия |
Лекарства для снижения мышечного тонуса
В некоторых случаях при миастении применяются недеполяризующие миорелаксанты:
- Тракриум;
- Эсмерон.
С учетом противопоказаний врачи стараются избегать назначения миорелаксантов, так как у многих пациентов наблюдается повышенная чувствительность к их эффектам.
Недеполяризующие миорелаксанты не используются из-за непредсказуемой реакции на их введение. Например, Сукцинилхолин может вызывать значительное повышение уровня калия в сыворотке крови и резкое повышение температуры.
У людей с периодическими параличами возникают приступы, сопровождающиеся мышечной слабостью. Во время операции по удалению вилочковой железы врачи не применяют миорелаксирующие препараты с декомпенсированным действием. Полноценную анестезию обеспечивает Тиопентал натрия.
Применение таблеток с миорелаксирующим эффектом при миастении запрещено для всех категорий пациентов. Особенно опасными являются Мидокалм, Сирдалуд, Толперизон и Мепротан. Использование миорелаксантов у больных с начальной стадией заболевания может привести к остановке дыхания.
Современные препараты для лечения миастении вызывают разнообразные мнения среди пациентов и специалистов. Многие отмечают значительное улучшение качества жизни благодаря новым медикаментам, которые помогают контролировать симптомы заболевания. Например, использование ингибиторов ацетилхолинэстеразы позволяет многим людям вернуть способность выполнять повседневные задачи. Однако не все пациенты испытывают одинаковую эффективность от терапии; некоторые сообщают о побочных эффектах, таких как тошнота или усталость. Врачи подчеркивают важность индивидуального подхода к лечению, так как реакция на препараты может сильно варьироваться. Также обсуждаются перспективы новых методов, таких как иммунотерапия, которые могут предложить альтернативные решения для тех, кто не реагирует на традиционные лекарства. В целом, современные препараты открывают новые горизонты в лечении миастении, но требуют тщательного мониторинга и адаптации под каждого пациента.

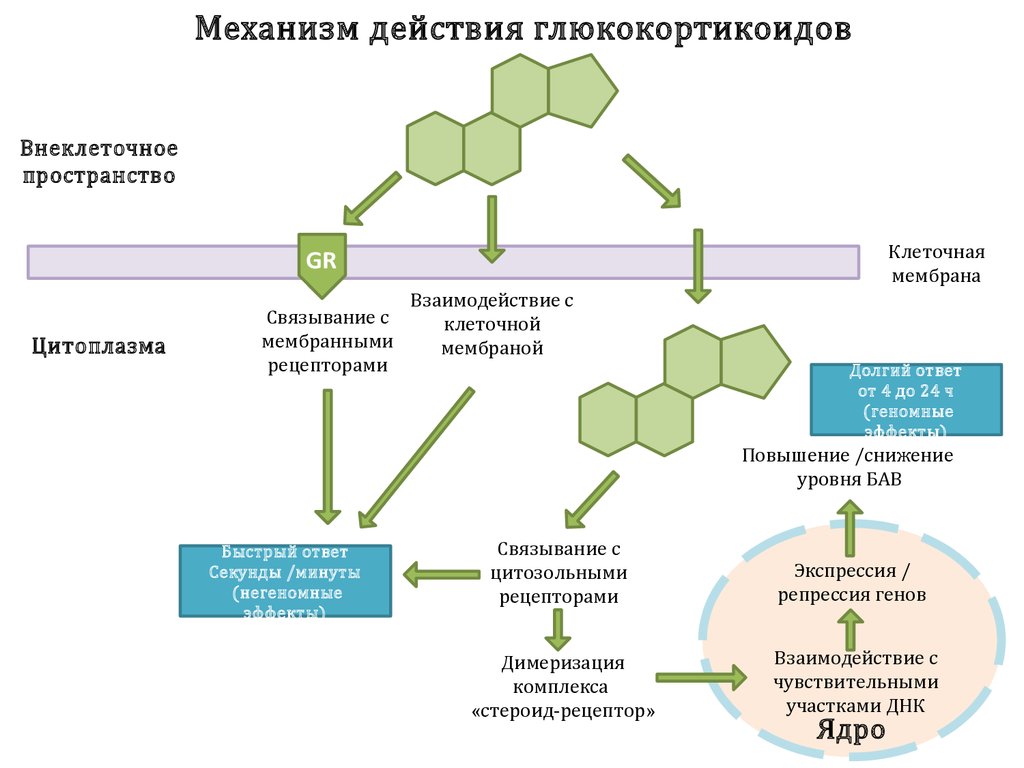
Терапия глюкокортикоидами
Преднизолон увеличивает количество холинергических рецепторов, что улучшает мышечную силу. Для снижения рисков на ранних этапах заболевания лечение проводится в стационаре. Пациенту также назначают антихолинэстеразные препараты. Терапия глюкокортикоидами обычно длительная. Часто используется прерывистый метод, при котором пациент принимает повышенную дозу препарата в течение нескольких часов. В процессе лечения могут возникнуть побочные эффекты:
- повышение артериального давления;
- язва желудка.
Азатиоприн назначается пациентам с миастенией, плохо реагирующей на Преднизолон. Дексаметазон назначается врачом с учетом состояния пациента, так как этот препарат в десять раз мощнее других глюкокортикоидов. Однако его не рекомендуется использовать для циркадной терапии, так как он может ухудшить состояние больного.
Лечение глюкокортикоидами также включает прием ощелачивающих средств: пациентам назначают Фосфалюгель или Ранитидин. Чтобы предотвратить развитие сахарного диабета, пациент должен придерживаться специальной диеты, ограничивая потребление продуктов с высоким содержанием углеводов. Регулярно проводится анализ крови для контроля уровня глюкозы.
Ингибиторы холинэстеразы
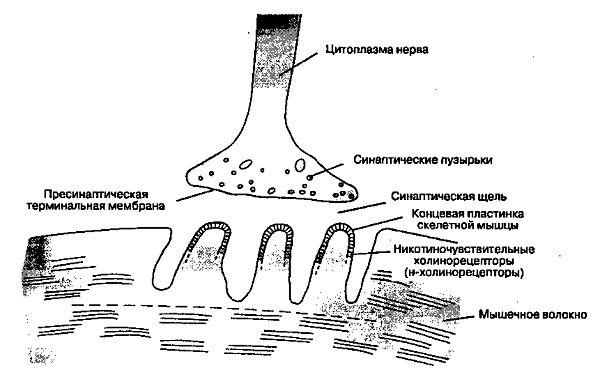
При легкой степени заболевания пациентам назначают медикаменты, которые предотвращают снижение уровня ацетилхолина в нервно-мышечных узлах. Прозерин, используемый для лечения миастении, активирует мышечную активность. Однако высокие дозы этого препарата могут нарушить проводимость мышц.
Диклофенак натрия применяется для лечебной блокады при поражении нервов и выраженных болевых ощущениях. Этот препарат предпочтителен, так как использование Новокаина и Лидокаина противопоказано для пациентов с миастенией.
Аксамон (Ипидакрин) назначается при заболеваниях периферической нервной системы. Он хорошо переносится пациентами и оказывает двойное действие, в отличие от Прозерина, Оксазила и Калимина, которые воздействуют только на периферическую нервную систему.
Пациентам также назначают препараты, содержащие калий. В терапии используется KCL в порошковой форме. Учитывая его возможное негативное влияние на слизистую желудка, его следует принимать после еды, запивая молоком. Препараты Калий-Нормин и Калипоз предназначены для перорального приема несколько раз в день.
Не рекомендуется назначать пациентам препараты, содержащие магний и калий:
- Панангин;
- Аспаркам.

Патогенетическое воздействие
При лечении миастении специалисты используют пульс-терапию с Метилпреднизолоном и определенные терапевтические схемы. Кортикостероиды назначаются в лечебной дозировке и принимаются ежедневно или через день. Курс длится одну неделю, после чего врач постепенно снижает дозу препарата.
Если состояние пациента ухудшается, применяется ступенчатая схема терапии. Она предполагает увеличение разовой дозы до достижения максимальной разрешенной дозы на один прием. Метипред обладает высокой минералокортикоидной активностью, что делает его популярным средством для стабилизации состояния пациента.
Применение иммуноглобулинов
Для терапии миастении гравис (МГ) используются инфузии иммуноглобулинов (IVIG), получаемых из донорской крови. Основная цель этого метода — укрепление иммунной системы пациента. У пациентов с МГ наблюдаются значительные функциональные изменения. Иммуноглобулин, вводимый в организм, обычно не вызывает серьезных побочных эффектов. В лечении применяются следующие препараты:
- Гамимун-Н;
- Пентаглобин;
- Октагам 10%;
- Интраглобин.
В случае кризиса иммуноглобулины назначаются только после экстренных реанимационных мероприятий. Человеческий специфический белок помогает предотвратить развитие серьезных осложнений и вводится через день в дозировке, установленной врачом.
Пациенты с миастенией часто сообщают о тошноте и головной боли после инфузии. Врач оценивает работу иммунной системы, фиксируя количество Т-клеток. В ходе исследования выявляются дефекты иммунных клеток, а в сыворотке отмечается повышенная активность тимических гуморальных факторов.
Уровень иммуноглобулинов может свидетельствовать о состоянии внутренних органов, влияющих на защитные функции организма. Нормальный человеческий белок, содержащий специфическую фракцию, при первом введении в стандартной дозе может вызывать гриппоподобные симптомы:
- учащенное сердцебиение;
- повышенную сонливость;
- судороги;
- высокую температуру.
Существует важная проблема — необходимость постоянного контроля состояния пациента. В случае коллапса или повышения артериального давления следует прекратить лечение, ввести внутривенно раствор плазмы и антигистаминные препараты.
Для лечения миастении также применяются цитостатики:
- Циклофосфан;
- Циклоспорин;
- Циклофосфамид;
- Метотрексат.
Часто после достижения терапевтического эффекта дозу препарата уменьшают. Прием Циклофосфамида может вызывать ряд побочных эффектов, таких как:
- лейкопения;
- гепатит;
- воспаление поджелудочной железы;
- септицемия;
- расстройства кишечника;
- головокружение;
- нарушения зрения.
Вредные лекарства
Пациентам с миастенией следует избегать следующих медикаментов:
- антиконвульсанты;
- антибиотики (аминогликозиды);
- бета-блокаторы;
- карбонат лития;
- гидрохлорид прокаинамида;
- гидрохлорид тригексифенидила;
- антималярийные и противоревматические препараты;
- глазные капли;
- гипогликемические средства.
Эти препараты могут усугубить миастенические проявления и усилить мышечную слабость. Антибактериальные средства также могут ухудшить состояние. Не рекомендуется принимать следующие лекарства:
- ампициллин;
- имипенем;
- эритромицин.
Снотворные средства противопоказаны при миастении. Лечение с использованием производных бензодиазепинов и барбитуратов недопустимо. Препараты, содержащие магний, могут значительно ухудшить состояние пациента. Также не следует использовать мочегонные средства, влияющие на передачу нейромышечных импульсов.
Лекарства, назначенные врачом, необходимо принимать курсами, следя за состоянием и придерживаясь здорового образа жизни.
Вопрос-ответ
Какие современные препараты наиболее эффективны для лечения миастении?
Наиболее эффективными препаратами для лечения миастении являются ингибиторы ацетилхолинэстеразы, такие как пиридостигмин. Также используются иммуносупрессоры, например, преднизолон и азатиоприн, которые помогают снизить аутоиммунный ответ организма.
Каковы побочные эффекты современных лекарств для миастении?
Побочные эффекты могут варьироваться в зависимости от препарата, но часто встречаются такие как тошнота, диарея, головная боль и усталость. Иммуносупрессоры могут также вызывать повышенный риск инфекций и проблемы с печенью.
Как долго нужно принимать препараты для достижения эффекта при миастении?
Время, необходимое для достижения эффекта, может варьироваться. Обычно первые улучшения могут наблюдаться через несколько недель после начала лечения, однако полное стабилизирование состояния может занять несколько месяцев. Важно регулярно консультироваться с врачом для корректировки дозировки и выбора оптимальной схемы лечения.
Советы
СОВЕТ №1
Перед началом лечения миастении обязательно проконсультируйтесь с квалифицированным неврологом. Он поможет выбрать наиболее подходящий препарат и дозировку, учитывая индивидуальные особенности вашего организма.
СОВЕТ №2
Обратите внимание на возможные побочные эффекты современных препаратов. Важно быть осведомленным о том, какие реакции могут возникнуть, чтобы своевременно обратиться к врачу в случае их появления.
СОВЕТ №3
Регулярно проходите контрольные обследования и тесты, чтобы отслеживать эффективность лечения и корректировать терапию при необходимости. Это поможет избежать осложнений и улучшить качество жизни.
СОВЕТ №4
Не забывайте о поддерживающей терапии и изменениях в образе жизни. Здоровое питание, физическая активность и управление стрессом могут значительно улучшить ваше состояние и повысить эффективность лечения.