Причины и особенности
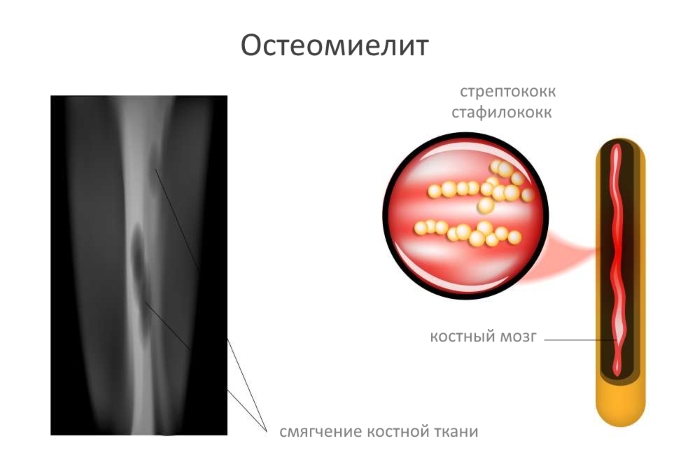
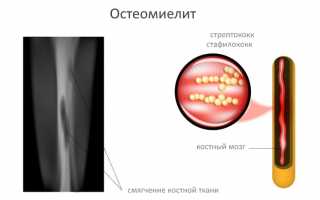
Заболевание возникает из-за патогенных бактерий и микроорганизмов, вызывающих гнойное воспаление костной ткани. Наиболее распространёнными возбудителями являются золотистые стафилококки. Эти микроорганизмы могут проникать в костные и хрящевые структуры через порезы, травмы или переломы. Существует несколько типов остеомиелита:
- посттравматический;
- огнестрельный;
- послеоперационный;
- контактный.
Любые открытые раны и переломы могут привести к гнойному воспалению, если обработка травмы выполнена некачественно.
Наиболее уязвимыми участками тела считаются те, где кости защищены мягкими тканями в минимальной степени. При переломах воспалительный процесс обычно локализуется в области повреждения. Однако при множественных травмах и переломах гнойные процессы могут затрагивать не только кость и надкостницу, но и распространяться на окружающие мягкие ткани.
Огнестрельный остеомиелит возникает из-за инфицирования раны при огнестрельном повреждении. Обычно кость страдает при серьёзных ранениях, множественных травмах и смещении костных фрагментов.
Послеоперационный остеомиелит развивается, когда рана инфицируется во время хирургического вмешательства. Даже при должной обработке раны в организме могут оставаться устойчивые к медикаментам патогенные организмы. Нагноение может произойти после установки спиц, применения компрессионно-дистракционных аппаратов или скелетного вытяжения. Этот вариант заболевания называется спицевым остеомиелитом.
Контактный остеомиелит возникает из-за распространения патогенных микроорганизмов из окружающих мягких тканей в костный мозг. Бактерии могут попадать в костный мозг из соседних инфекционных очагов, таких как язвы, абсцессы, флегмоны и стоматологические заболевания. Этот тип остеомиелита чаще всего наблюдается у детей.
В группе риска находятся люди, ведущие асоциальный образ жизни, а также физически ослабленные, поскольку их иммунная система не может эффективно бороться с бактериями, проникающими в организм.
Врачи отмечают, что остеомиелит, как осложнение после травм, переломов и операций, представляет собой серьезную проблему в ортопедической практике. По их мнению, развитие этого заболевания связано с несколькими факторами, включая степень повреждения тканей, наличие инфекции и общее состояние пациента. Врачи подчеркивают важность своевременной диагностики и лечения, так как запущенные случаи могут привести к хроническим формам остеомиелита и необходимости ампутации. Профилактика включает в себя адекватное хирургическое вмешательство, использование антибиотиков и тщательный уход за раной. Специалисты также рекомендуют проводить регулярные осмотры пациентов, особенно тех, кто перенес сложные операции или имеет сопутствующие заболевания, чтобы минимизировать риск возникновения этого опасного осложнения.

Симптомы
Посттравматический остеомиелит проявляется рядом характерных симптомов. Это заболевание обычно имеет хроническое течение, и его основные признаки включают:
- покраснение и отек пораженной области;
- болезненность и гнойные выделения при ощупывании;
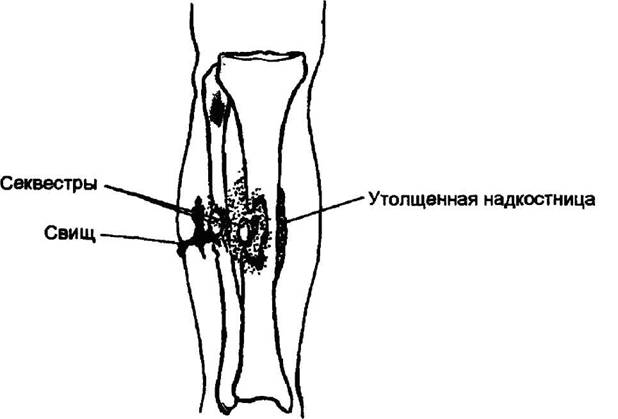
- образование свищевых ходов;
- повышение температуры тела;
- ухудшение общего самочувствия;
- нарушения сна;
- слабость и потерю аппетита.
При анализе крови можно обнаружить повышенные показатели скорости оседания эритроцитов, а также нарастающий лейкоцитоз и анемию.
Острая форма остеомиелита характеризуется серьезными разрушениями костной ткани, значительной потерей крови, резким снижением иммунной защиты и повышением температуры до фебрильных значений. В области перелома возникают сильные боли, а из раны выделяется большое количество гнойной жидкости.
Кроме основных симптомов, существуют скрытые признаки остеомиелита, которые можно выявить с помощью рентгенологического исследования не ранее чем через месяц после инфицирования раны и начала воспалительного процесса. К таким скрытым симптомам относятся:
- облитерация сосудов;
- замещение мышечных волокон соединительной тканью;
- изменения в надкостнице;
- частичное замещение костного мозга соединительной тканью.
| Фактор риска развития остеомиелита | Клинические проявления | Методы диагностики |
|---|---|---|
| Открытый перелом | Боль, отек, покраснение, повышение местной температуры, гнойные выделения, лихорадка, лейкоцитоз | Рентгенография, КТ, МРТ, анализ крови (лейкоцитоз, СОЭ), посев крови и гнойного отделяемого |
| Закрытый перелом с повреждением мягких тканей | Боль, отек, ограничение движений, повышение местной температуры, возможна лихорадка | Рентгенография, КТ, МРТ, анализ крови (лейкоцитоз, СОЭ) |
| Хирургическое вмешательство (остеотомия, артропластика) | Боль, отек, покраснение, повышение местной температуры, гнойные выделения из раны, лихорадка, лейкоцитоз | Рентгенография, КТ, МРТ, анализ крови (лейкоцитоз, СОЭ), посев крови и гнойного отделяемого |
| Неправильное сращение перелома | Хроническая боль, ограничение движений, деформация конечности, образование свищей | Рентгенография, КТ, МРТ |
| Наличие инородных тел в ране (осколки кости, металлические имплантаты) | Хроническое воспаление, образование свищей, гнойные выделения | Рентгенография, КТ, МРТ |
| Иммунодефицитные состояния | Стертая клиническая картина, замедленное заживление, склонность к рецидивам | Анализ крови (иммунограмма), Рентгенография, КТ, МРТ |
| Сахарный диабет | Замедленное заживление, повышенный риск инфекционных осложнений | Анализ крови (глюкоза), Рентгенография, КТ, МРТ |
| Курение | Ухудшение кровоснабжения костной ткани, замедленное заживление |
Диагностика
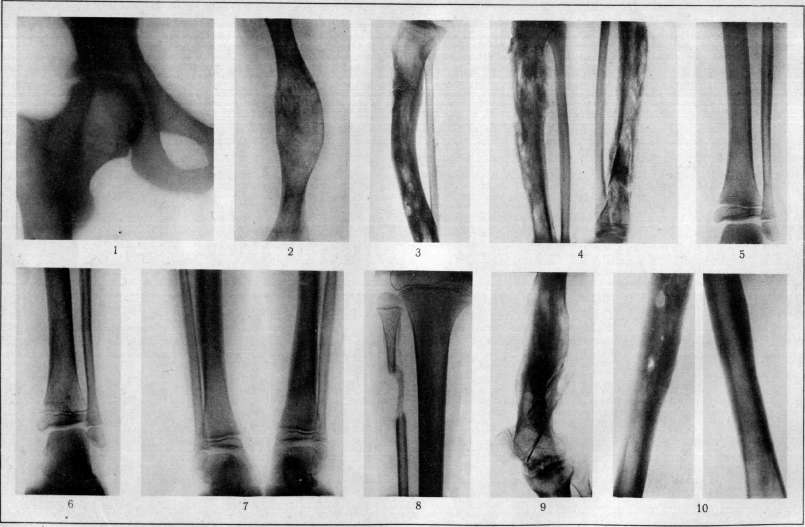
При визите к врачу проводится первичный осмотр пациента. На ранних стадиях заболевания диагноз можно установить только на основе клинических проявлений, так как рентгенологические признаки появляются лишь через 3–4 недели.
Для анализа воспалительного процесса, его распространенности и интенсивности пациенту могут быть назначены следующие процедуры:
- локальная термография;
- тепловидение;
- сканирование скелета;
- компьютерная томография;
- фистулография;
- рентгенография.
Рентгенография позволяет обнаружить секвестры и участки деструкции, зоны остеопороза и остеосклероза, а также деформацию концов костных фрагментов. При огнестрельном остеомиелите на рентгеновских снимках видны металлические осколки, застрявшие в мягких тканях. Другие диагностические методы позволяют более подробно исследовать пораженную область и выявить причины гнойных процессов.
Развитие остеомиелита после травм, переломов и операций вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что инфекция может возникнуть как следствие недостаточной стерильности во время хирургического вмешательства или из-за несоблюдения правил ухода за раной. Важно понимать, что риск остеомиелита возрастает при наличии сопутствующих заболеваний, таких как диабет или иммунодефицит. Пациенты часто делятся опытом, что ранняя диагностика и своевременное лечение значительно повышают шансы на успешное выздоровление. Некоторые врачи подчеркивают важность профилактических мер, таких как антибиотикопрофилактика и тщательный мониторинг состояния после операции. В целом, осведомленность о возможных осложнениях и их симптомах помогает избежать серьезных последствий и улучшить качество жизни пациентов.
Лечение
Лечение посттравматического остеомиелита
Лечение посттравматического остеомиелита начинается незамедлительно. Врач устраняет воспаление и ликвидирует гнойные очаги. На ранних стадиях заболевания применяется консервативная терапия с медикаментами. Пациент проходит курс антибиотиков широкого спектра действия. Для удаления гноя выполняется пункция. В случае легкой формы заболевания этого подхода может быть достаточно.
Если заболевание сопровождается образованием язв, свищей или секвестров, требуется хирургическое вмешательство. Операция необходима также при выраженной интоксикации, сильных болях и нарушении функции конечностей. Кроме того, если консервативное лечение не дало ожидаемых результатов, без операции не обойтись.
Перед операцией в течение 10–12 дней пациент проходит обследования, которые помогают составить полное представление о состоянии заболевания. Это позволяет врачам выбрать наиболее подходящий метод хирургического вмешательства и снизить риск осложнений.
Во время операции хирург удаляет омертвевшие участки мягких тканей и некротизированные части кости, а также вскрывает гнойные образования. Костные дефекты исправляются с помощью различных фиксирующих конструкций. После остеосинтеза пораженную область обрабатывают горячим физраствором, нитрофурановыми препаратами и антибиотиками.
Восстановление и профилактика
После хирургического вмешательства пациенту назначается курс реабилитационных процедур, который включает:
- электрофорез;
- УВЧ-терапию;
- лечебную физкультуру.
На протяжении трех недель продолжается прием антибиотиков, вводимых как внутривенно, так и внутриартериально. В период восстановления важно принимать витамины и соблюдать диету, способствующую укреплению организма и повышению иммунитета.
Эффективность терапии зависит от множества факторов: степени сложности заболевания, возраста пациента, наличия сопутствующих травм и других обстоятельств. Поэтому профилактика является наилучшим способом избежать повторного воспаления после травмы или рецидива болезни после лечения. Все травмы, порезы и повреждения должны тщательно обрабатываться антибактериальными средствами.
Сразу после получения травмы необходимо удалить из раны инородные предметы. Быстрое обращение к врачу при серьезных травмах поможет предотвратить развитие гнойных процессов в мягких тканях и распространение инфекции на кости.

Вопрос-ответ
Что такое травматический остеомиелит?
Травматический остеомиелит — это воспалительное заболевание костной ткани, возникающее в результате инфекции, которая проникает в кость через открытые переломы, хирургические вмешательства или другие травмы. Он характеризуется воспалением, гноетечением и разрушением костной ткани, что может привести к серьезным осложнениям, если не будет своевременно диагностирован и лечен.
Почему остеомиелит чаще встречается при открытом переломе, чем при закрытом?
Бактерии и грибки циркулируют в кровотоке, а затем оседают в кости, где размножаются, или могут проникнуть в кость из близлежащей открытой раны. Остеомиелит может возникнуть из-за открытого перелома, при котором кость прокалывает кожу.
Что такое послеоперационный остеомиелит?
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение.
Советы
СОВЕТ №1
Обязательно следите за состоянием раны после травмы или операции. Если вы заметили покраснение, отек или выделения из раны, немедленно обратитесь к врачу. Эти симптомы могут указывать на начало инфекции, которая может привести к остеомиелиту.
СОВЕТ №2
Соблюдайте рекомендации врача по уходу за травмами и послеоперационными швами. Это включает в себя регулярную смену повязок, использование назначенных антисептиков и соблюдение режима физической активности, чтобы избежать излишнего напряжения на поврежденную область.
СОВЕТ №3
Укрепляйте иммунную систему, чтобы снизить риск развития инфекций. Включите в свой рацион больше фруктов и овощей, богатых витаминами и минералами, а также занимайтесь физической активностью и следите за достаточным уровнем сна.
СОВЕТ №4
При наличии хронических заболеваний, таких как диабет, контролируйте их состояние, так как они могут увеличивать риск развития остеомиелита. Регулярные медицинские осмотры и соблюдение назначенного лечения помогут предотвратить осложнения.