Что происходит при заболевании Шейермана Мау
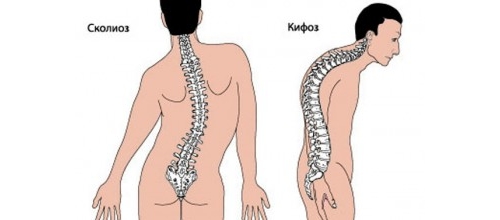
Позвоночник здорового человека имеет естественные изгибы и не является прямым. Выделяют четыре физиологических изгиба: два кифоза (грудной и крестцовый) и два лордоза (шейный и поясничный). Кифозы изгибаются вперед, а лордозы — назад. Эти изгибы обеспечивают оптимальную амортизацию и подвижность позвоночника, при этом угол не должен превышать 40º.
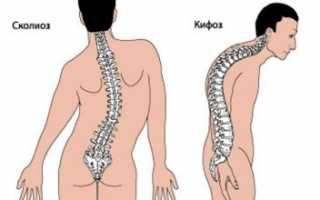
Болезнь Шейермана-Мау — это неинфекционное заболевание, при котором наблюдается искривление позвоночника в области кифозов. Эта форма дорсопатий чаще всего затрагивает подростков обоих полов. У каждого третьего пациента данная патология сопровождается сколиозом. В подростковом возрасте распространенность болезни достигает 1%. Патологический кифоз может негативно сказаться на функционировании жизненно важных органов, таких как сердце и легкие.
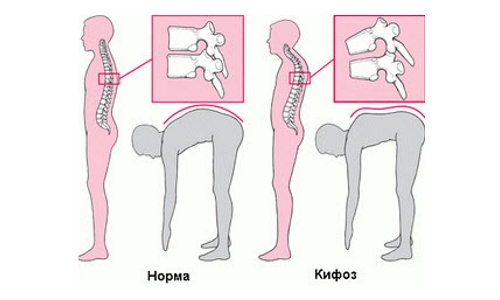
При болезни Шейермана-Мау угол изгиба грудного отдела позвоночника может увеличиваться до 45–75º. В результате этого заболевания изменяется форма нескольких позвонков, и спина приобретает округлые очертания. Если лечение не начнется вовремя, это может привести к образованию межпозвоночных грыж. Со временем также изменяется форма грудной клетки пациента.
Врачи отмечают, что болезнь Шейермана-Мау, проявляющаяся в виде кифоза, чаще всего диагностируется у подростков. Основные симптомы включают боль в спине, усталость и изменение осанки. Специалисты подчеркивают важность раннего выявления заболевания, так как это позволяет предотвратить его прогрессирование и улучшить качество жизни пациента. Лечение может включать физиотерапию, специальные упражнения для укрепления мышечного корсета и коррекцию осанки. В некоторых случаях может потребоваться ношение корсета. Врачами также рассматривается хирургическое вмешательство для исправления деформации позвоночника, особенно при тяжелых формах заболевания. Комплексный подход к лечению, включающий как консервативные, так и хирургические методы, позволяет достичь наилучших результатов и улучшить состояние пациентов.

Причины болезни
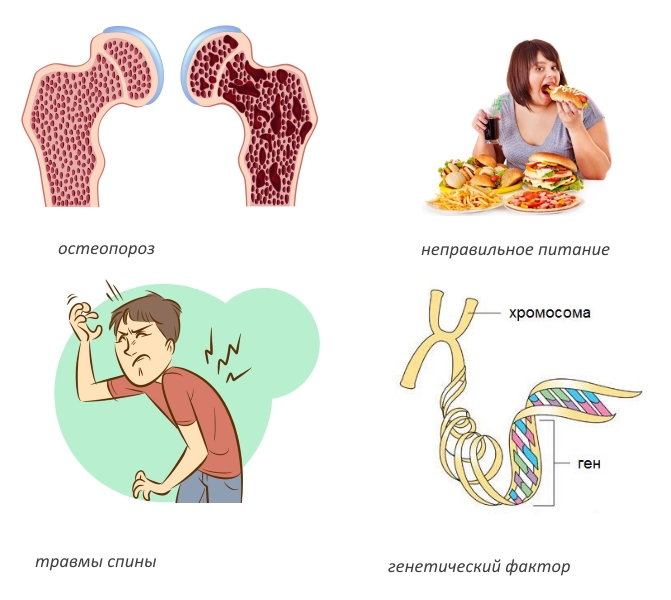
Точные причины болезни позвоночника Шейермана-Мау до сих пор не установлены. Существует несколько гипотез, объясняющих это явление. К возможным предрасполагающим факторам относятся:
- остеопороз;
- несбалансированное питание;
- травмы позвоночника;
- врожденные аномалии;
- наследственная предрасположенность;
- неправильное развитие спинальных мышц;
- гормональные сбои;
- некротические изменения в замыкательных пластинах;
- нарушения минерального обмена.
Также может развиваться сколиоз, который является приобретенной патологией. Дорсопатия чаще всего наблюдается у школьников в возрасте от 8 до 18 лет, когда происходит активный рост костной ткани. При наличии неблагоприятных факторов форма позвонков может изменяться, принимая клиновидный вид, что приводит к перераспределению нагрузки на позвоночный столб.
| Симптом | Стадия заболевания | Методы лечения |
|---|---|---|
| Боль в спине (часто в поясничном отделе) | Легкая (I) | Физиотерапия (упражнения на растяжку, укрепление мышц спины), плавание, ношение ортопедического корсета |
| Сколиоз (искривление позвоночника) | Средняя (II) | Физиотерапия, ортопедический корсет, медикаментозное лечение (нестероидные противовоспалительные препараты), мануальная терапия |
| Ограничение подвижности позвоночника | Тяжелая (III) | Физиотерапия, ортопедический корсет, медикаментозное лечение, хирургическое вмешательство (в редких случаях) |
| Мышечная слабость | Любая | Укрепляющие упражнения, физиотерапия |
| Утомляемость | Любая | Полноценный отдых, регулярные физические нагрузки умеренной интенсивности |
| Деформация позвоночника (кифоз) | Любая | Ортопедический корсет, хирургическое вмешательство (в тяжелых случаях) |
| Онемение или покалывание в ногах | Тяжелая (III) | Медикаментозное лечение, физиотерапия, хирургическое вмешательство (в редких случаях) |
Клинические проявления заболевания
Симптоматика болезни Шейермана-Мау на начальных этапах проявляется слабо. У пациентов могут отсутствовать жалобы. Единственным признаком может быть дискомфорт в грудном отделе позвоночника во время физической активности, в состоянии покоя болей нет. Со временем развивается деформация позвоночника, которая становится заметной при визуальном осмотре и рентгенографии.
У таких пациентов увеличиваются грудной кифоз и поясничный лордоз. Не все видели фотографии людей с этой патологией. В некоторых случаях дорсопатия проявляется ограничением подвижности, особенно при наклонах вперед. Больные не могут дотянуться до стоп, находясь в вертикальном положении. Это считается латентной стадией заболевания.
На протяжении нескольких лет состояние пациентов может ухудшаться. На более поздних стадиях могут возникать грыжи, а также периодические или постоянные боли в области груди и поясницы. В тяжелых случаях возможно сжатие спинного мозга, что приводит к миелопатии. К ее симптомам относятся:
- слабость в ногах;
- повышенный мышечный тонус;
- парестезии;
- парез нижних конечностей.
При наличии этих признаков необходимо исключить опухоли и инфекционные заболевания. Часто наблюдаются нарушения чувствительности. Поздняя стадия болезни Шейермана-Мау сопровождается деструктивно-дегенеративными изменениями в позвоночнике. Наиболее распространенные последствия включают остеохондроз, спондилоартроз и лигаментоз. Также возможны выпячивания грыжи и ее ущемление.
Без должного лечения болезнь Шейермана-Мау может привести к нарушениям функций легких и сердца из-за деформации грудной клетки. У таких пациентов могут возникать ощущения перебоев в работе сердца и одышка. Поздняя стадия данной патологии чаще всего развивается после 20 лет. С момента начала заболевания до появления осложнений может пройти более 10 лет. Многие интересуются, берут ли в армию молодых людей с этой формой дорсопатии. Освобождение от службы возможно при выраженной деформации и наличии осложнений.
Болезнь Шейермана-Мау, также известная как юношеский кифоз, вызывает много обсуждений среди пациентов и врачей. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как дискомфорт в спине, усталость и даже боли, особенно после длительного сидения или физической активности. Многие отмечают, что заболевание влияет на их самооценку из-за изменения осанки.
Что касается лечения, мнения разделяются. Некоторые пациенты предпочитают консервативные методы, такие как физиотерапия и специальные упражнения, которые помогают укрепить мышцы спины и улучшить осанку. Другие рассматривают хирургическое вмешательство, особенно в более тяжелых случаях, когда консервативные методы не приносят облегчения. Важно отметить, что индивидуальный подход к каждому случаю и консультация с опытным специалистом играют ключевую роль в выборе оптимального способа лечения.

План обследования пациентов
Перед началом лечения пациентов необходимо провести тщательное обследование. Важно получить консультацию у невролога. Для более точного определения диагноза потребуются следующие исследования:
- компьютерная или магнитно-резонансная томография;
- рентгенография;
- электромиография.
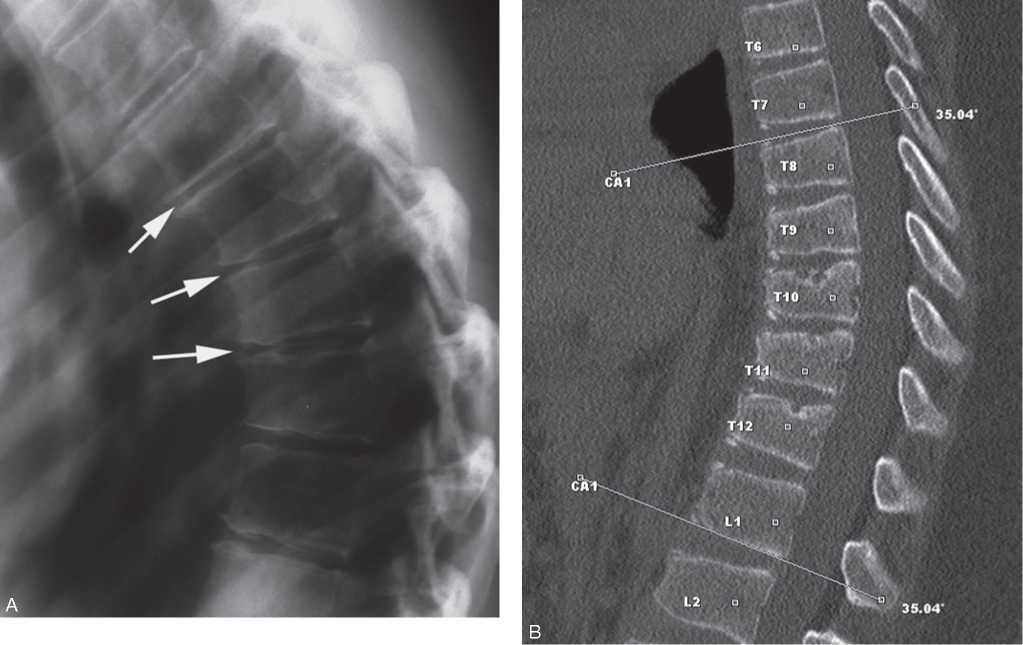
При наличии нарушений чувствительности и ограничений в движениях выполняется неврологический осмотр. Рентгенологическое исследование является наиболее простым и доступным методом диагностики. На рентгеновских снимках можно выявить:
- изменения формы трех и более позвонков;
- выраженный грудной кифоз;
- признаки межпозвоночной грыжи.
Особое значение имеет правильно собранный анамнез. В процессе опроса врач выясняет основные жалобы пациента, время появления первых симптомов, связь болевых ощущений с физической активностью и возможные факторы, способствующие развитию дорсопатии.
Методы лечения
Благоприятный результат лечения болезни достигается при комплексном подходе. При данной форме дорсопатии терапия проводится с участием ортопеда. Ключевые аспекты лечения включают:
- лечебную физкультуру;
- медикаментозное лечение;
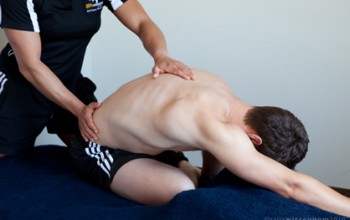
- массаж спины;
- физиотерапевтические процедуры;
- ограничение физической активности.
Наиболее важным элементом является лечебная физкультура. Нагрузки должны быть умеренными, подъем тяжестей строго противопоказан. Основные цели гимнастики:
- укрепление мышц ягодиц и грудного отдела;
- расслабление мышц поясницы и шеи;
- нормализация дыхательных функций;
- восстановление правильной осанки.
Упражнения следует выполнять регулярно. В первые 2–3 месяца занятия должны проводиться ежедневно. Комплекс упражнений подбирается инструктором по лечебной физкультуре. Полезны такие виды активности, как плавание, быстрая и длительная ходьба, упражнения на пресс и велосипедные прогулки. При выборе упражнений необходимо учитывать:
- противопоказания;
- возраст пациента;
- наличие сопутствующих заболеваний.
Лечебная гимнастика не должна быть направлена на тренировку грудных мышц, так как это может негативно сказаться на позвоночнике. Рекомендуется заниматься около 1 часа в день. Использование штанг и гантелей запрещено. Можно выполнять следующие упражнения:
- приседания с палкой за спиной;
- подъемы на носочки с поднятыми вверх руками;
- запрокидывание головы с палкой, заведенной за спину;
- ходьба на четвереньках с выгнутой вперед грудью;
- прогибание спины вверх в положении лежа на спине;
- потягивания с заведенными за голову руками в положении лежа на спине;
- подъем головы в положении лежа на животе.
Некоторым пациентам может помочь йога. В дополнение к гимнастике при болезни Шейермана-Мау рекомендуется массаж, который лучше доверить квалифицированным специалистам. Массаж улучшает кровообращение, расслабляет мышцы и активизирует обменные процессы в тканях.
Больным также рекомендуется отдых в санаториях с возможностью принятия грязевых ванн.

Другие аспекты терапии
При значительной деформации и образовании грыж могут быть назначены медикаменты. Наиболее распространены Миокальцитонин и Алостин, содержащие кальций, который укрепляет костную ткань. Также возможно использование биологически активных добавок и витаминов. При выраженном болевом синдроме рекомендуется применять нестероидные противовоспалительные средства в форме капсул, таблеток или мазей.
Каждому пациенту следует пересмотреть свой образ жизни:
- исключить занятия баскетболом, футболом и другими видами спорта с прыжками;
- отказаться от курения;
- обеспечить полноценное питание;
- принимать витамины;
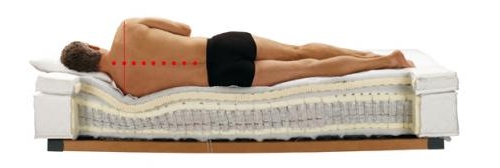
- спать на ортопедической мебели;
- носить корсет.
Существуют виды работ, которые противопоказаны, и каждый опытный врач об этом осведомлен. Болезнь Шейермана Мау может стать основанием для присвоения инвалидности при серьезных нарушениях в формировании скелета. Хирургическое вмешательство при грыже Шморля не проводится; необходимо снизить нагрузку на позвоночник.
Операция осуществляется только по строгим показаниям, к которым относятся:
- угол грудного кифоза более 45°;
- выраженный болевой синдром;
- компрессионная миелопатия;
- межпозвоночная грыжа;
- нарушения функций легких и сердца.
При образовании межпозвоночной грыжи могут быть выполнены процедуры, такие как ламинэктомия, дискэктомия, микродискэктомия, фиксация позвоночника, лазерная вапоризация и установка имплантов. Наиболее часто при болезни Шейермана Мау устанавливаются специальные металлические винты, стержни или крючки, которые помогают выровнять позвоночник. Срочное хирургическое вмешательство необходимо при развитии компрессионной миелопатии. Также могут проводиться фасетэктомия, ламинэктомия и удаление костных наростов.
Прогноз и методы профилактики
При данной патологии прогноз при качественном лечении положительный. Однако он может ухудшиться из-за хронической компрессии спинного мозга, что приводит к необратимым изменениям в тканях. В таких случаях возникают деструктивные процессы, атрофия мышц и возможны нарушения двигательной и чувствительной функций.
Если лечение будет проведено неправильно, существует риск инвалидизации. Специфическая профилактика заболевания отсутствует, но для снижения вероятности развития дорсопатии рекомендуется:
- контролировать физические нагрузки;
- избегать занятий тяжелой атлетикой;
- следить за полноценным питанием;
- принимать витамины и минеральные добавки;
- укреплять мышцы передней брюшной стенки;
- заниматься гимнастикой;
- посещать бассейн;
- следить за осанкой;
- правильно организовать рабочее место;
- отказаться от травмоопасных видов спорта;
- спать на жесткой поверхности.
Таким образом, болезнь Шейермана-Мау чаще всего проявляется в детском возрасте. Эта патология прогрессирует и требует своевременного вмешательства.
Вопрос-ответ
Каковы признаки болезни Шейерманна-Мау?
При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется.
Как подтвердить болезнь Шейермана Мау?
Основной метод диагностики болезни Шейермана-Мау — рентгенография.
Что такое болезнь Шейермана-Мау?
Болезнь Шейермана-Мау (юношеский кифоз) — это наследственная патология, проявляющаяся патологическим искривлением позвоночника по типу кифоза и прогрессирующая в период активного роста позвоночника.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры и консультации у специалиста. Это поможет вовремя выявить симптомы болезни Шейермана-Мау и начать лечение на ранних стадиях, что значительно повысит эффективность терапии.
СОВЕТ №2
Занимайтесь физической активностью, включая упражнения на растяжку и укрепление мышц спины. Это поможет улучшить осанку и снизить риск прогрессирования заболевания. Консультируйтесь с врачом или физиотерапевтом для подбора безопасного комплекса упражнений.
СОВЕТ №3
Обратите внимание на свой образ жизни и привычки. Правильная осанка при сидении и стоянии, использование удобной мебели и регулярные перерывы в работе помогут снизить нагрузку на позвоночник и уменьшить дискомфорт.
СОВЕТ №4
Изучите методы альтернативной терапии, такие как массаж или мануальная терапия. Эти методы могут помочь облегчить симптомы и улучшить общее состояние, однако всегда консультируйтесь с врачом перед началом таких процедур.