Причины болезненных ощущений
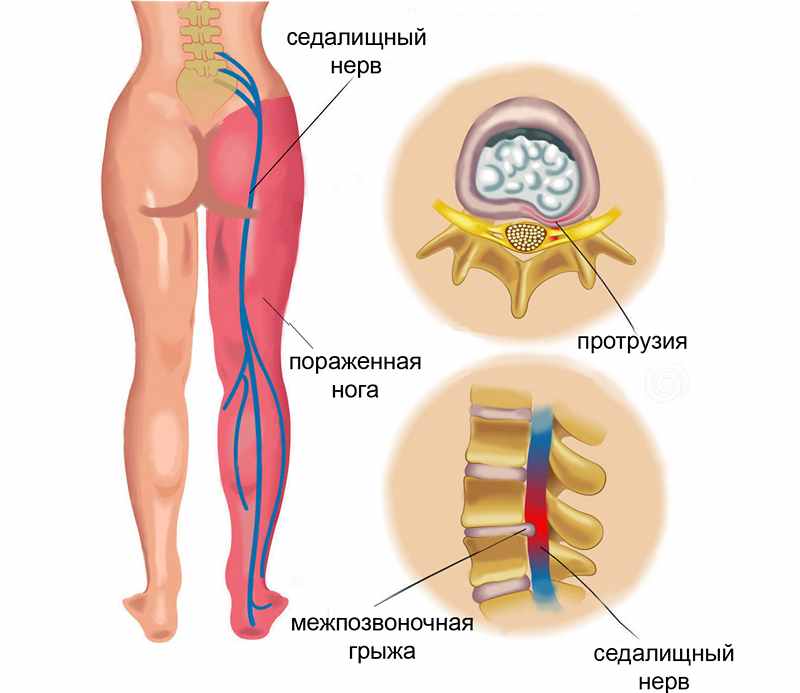
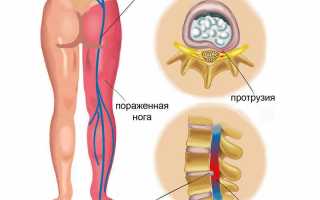
В большинстве случаев дискомфорт в ягодицах, который может отдавать в левую или правую ногу, возникает при остеохондрозе и остеоартрозе. Нервные корешки между позвонками L4 и L5 в поясничной области, а также между L5 и S1 в крестце могут быть сдавлены или повреждены из-за грыжи. Это приводит к болевым ощущениям или слабости, которые распространяются через ягодицу на внешнюю часть бедра, а затем через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или внешней стороны стопы. При поднятии большого пальца ноги может ощущаться слабость во всей нижней конечности.
Боль может быть вызвана следующими факторами:
- переохлаждение (общее или в области поясницы);
- инфекционные заболевания;
- недостаток физической активности;
- нарушения обмена веществ;
- избыточный вес;
- травмы мышц и связок, включая старые, полученные задолго до появления болей.
После падения на ягодицы мышечные волокна в области ушиба со временем заменяются рубцовой соединительной тканью. Этот рубец может начать сжимать седалищный нерв, что приводит к болевым ощущениям. Не связанные с заболеваниями тянущие боли могут возникать в следующих случаях:
- метеочувствительность;
- переутомление;
- беременность;
- интенсивный рост в подростковом возрасте.
Врачи отмечают, что боль в ягодице, отдающая в ногу, может быть вызвана различными причинами, включая ишиас, грыжи межпозвоночных дисков или синдром грушевидной мышцы. Важно провести тщательное обследование для определения точного источника боли. В качестве лечебных мер специалисты рекомендуют комплексный подход. Это может включать физиотерапию, которая помогает укрепить мышцы и улучшить гибкость, а также медикаментозное лечение для снятия воспаления и боли. В некоторых случаях может быть показано применение мануальной терапии. Врачи также подчеркивают важность регулярной физической активности и соблюдения правильной осанки, что может существенно снизить риск повторного возникновения болей.
Заболевания с характерным симптомом
Для точного понимания болевого синдрома важно внимательно прислушиваться к сигналам своего организма. В зависимости от заболеваний пациенты могут описывать свои ощущения и симптомы следующим образом:
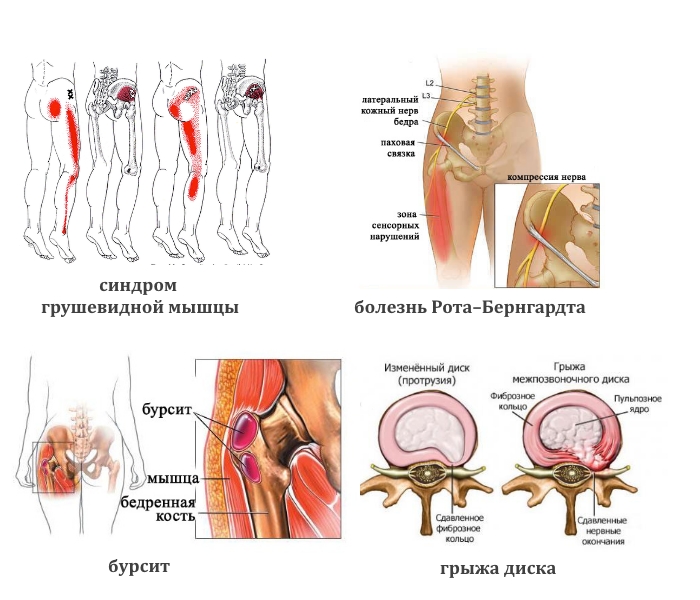
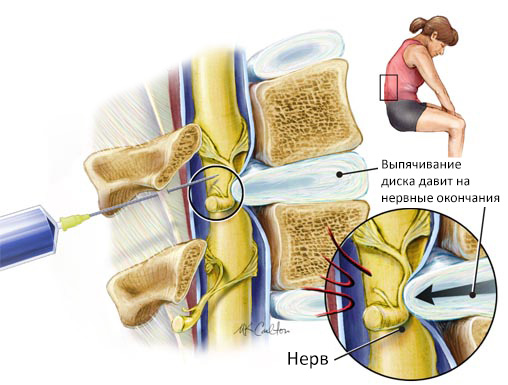
- Боль в крестцовой области, отдающая в ноги. При протрузии она может периодически усиливаться и ослабевать. Боль бывает резкой, стреляющей, иногда вызывая спазмы. В ногах и крестце могут возникать покалывания и онемение.
- Тупая боль в пояснице, паху и верхней части голени часто наблюдается при синдроме грушевидной мышцы. Воспаление может быть вызвано туберкулезом, остеомиелитом, артритом или артрозом тазобедренного сустава.
- Тянущая боль, иррадиирующая в боковую часть ноги до стопы, может возникать при грыже или патологиях бедренного сустава.
- Жгучая боль в этой области может быть признаком болезни Рота–Бернгардта.
- Ноющая или колющая боль может свидетельствовать о злокачественных опухолях в тазовых костях, спинном мозге или бурсите сухожилий ягодичных мышц.
- Давящая или тянущая боль в пояснице и колене характерна для заболеваний вен и артерий, а также повреждений связок и сухожилий.
- Боль, отдающая в переднюю поверхность бедра и вниз, может возникнуть после операций в нижней части живота. Сильная боль может сопровождаться мышечной атрофией, что наблюдается при сахарном диабете при развитии асимметричной проксимальной нейропатии.
У детей младше 10 лет болевые ощущения могут возникать при туберкулезе костей. Симптомы болей в ягодицах, распространяющиеся на ноги, могут значительно различаться при следующих заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- заболевания почек;
- вирус герпеса;
- хронический менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может возникнуть во время укола в ягодицу, что указывает на повреждение седалищного нерва иглой. Это может привести к покалыванию в ногах и пояснице, онемению и хромоте; клинические проявления могут варьироваться и сохраняться длительное время.
| Возможная причина боли в ягодице, отдающей в ногу | Лечебные меры | Дополнительные рекомендации |
|---|---|---|
| Ишиас (защемление седалищного нерва) | Нестероидные противовоспалительные препараты (НПВП), миорелаксанты, физиотерапия (УВЧ, электрофорез), лечебная физкультура, мануальная терапия | Избегать длительного сидения, подбирать ортопедический матрас, носить поддерживающий пояс |
| Люмбалгия (боль в пояснице) | НПВП, анальгетики, физиотерапия (магнитотерапия, лазеротерапия), массаж, кинезиотейпирование | Правильная осанка, укрепление мышц спины и пресса, избегать резких движений |
| Остеохондроз поясничного отдела позвоночника | НПВП, хондропротекторы, физиотерапия, лечебная физкультура, плавание | Соблюдение диеты, контроль веса, отказ от вредных привычек |
| Пириформис-синдром (защемление седалищного нерва грушевидной мышцей) | Растяжка грушевидной мышцы, массаж, мануальная терапия, физиотерапия | Регулярные упражнения на растяжку, избегать длительного сидения в одной позе |
| Травма (ушиб, растяжение) | Покой, холодные компрессы, НПВП, бинтование | Обращение к врачу при сильной боли или ограничении движений |
Рекомендованные методы лечения
Терапевтические меры зависят от основного заболевания, его тяжести, а также от возраста и пола пациента. При ортопедических заболеваниях в лечение могут входить следующие препараты:
- анальгетики;
- нестероидные противовоспалительные средства (например, Диклофенак, Ибупрофен);
- миорелаксанты (для снятия мышечных спазмов);
- средства, улучшающие кровообращение.
Рекомендуется соблюдать постельный режим. При наличии местных гнойных процессов можно использовать Ихтиоловую мазь или мазь Вишневского. В комплексное лечение ортопедических заболеваний включаются такие методы:
- иглоукалывание;
- мануальная терапия;
- физиотерапевтические процедуры.
Врач обязательно назначает лечебную физкультуру для восстановления кровообращения.
Многие люди, сталкивающиеся с болью в ягодице, отдающей в ногу, отмечают, что это состояние значительно влияет на качество их жизни. В поисках облегчения они обращаются к различным лечебным мерам. Одним из популярных методов является физиотерапия, которая помогает улучшить подвижность и уменьшить болевые ощущения. Некоторые пациенты делятся положительным опытом использования массажа, который способствует расслаблению мышц и улучшению кровообращения.
Также часто упоминаются противовоспалительные препараты, которые помогают справиться с острыми болями. Однако не все предпочитают медикаментозное лечение; многие выбирают альтернативные методы, такие как йога или растяжка, которые помогают укрепить мышцы и предотвратить рецидивы. Важно отметить, что консультация с врачом перед началом лечения является ключевым шагом, так как только специалист может определить точную причину боли и предложить наиболее эффективные меры.

Способы обезболивания
Первое, что нужно сделать — устранить болевые ощущения. Врач может назначить инъекции и таблетки. Если обычные анальгетики и спазмолитики не помогают, применяют новокаиновую блокаду. Боль утихнет быстрее, если расслабить среднеягодичную мышцу. Для этого воспользуйтесь следующим методом:
- Лежа на спине, немного приподнимите ноги, согнутые в коленях.
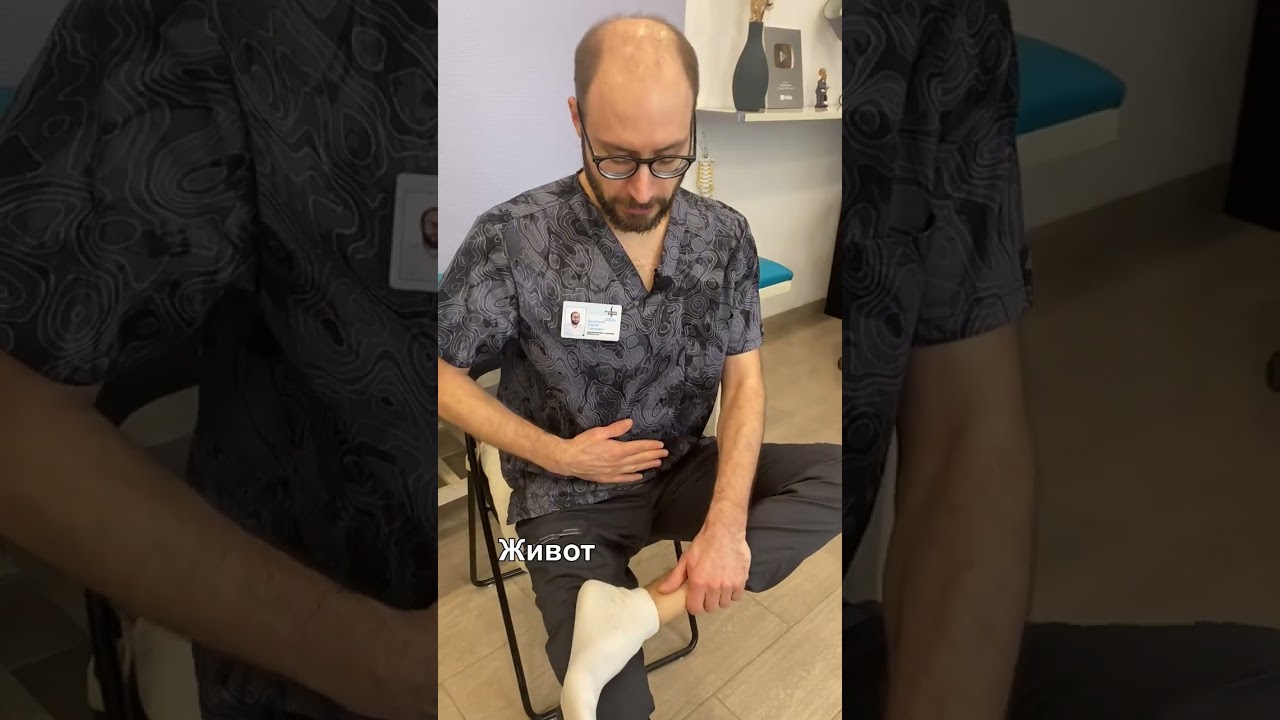
- Разделите ягодицу на четыре квадрата. В правом верхнем квадрате найдите болевую точку. При нажатии на нее может ощущаться иррадиация в поясницу и ноги. Не прекращая надавливать на триггерную точку, встаньте и поставьте согнутую в колене ногу на невысокий табурет так, чтобы колено находилось на уровне нижней части живота. Поворачивайте ногу 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложите под эту точку теннисный мяч и полежите так 10 минут, затем отведите ногу в сторону.
Однако эти упражнения не всегда эффективны, например, при синдроме грушевидной мышцы.
Если дискомфорт вызван воспалением седалищного нерва, можно использовать аптечные согревающие мази или попробовать народные рецепты компрессов:
- из листьев белокочанной капусты, предварительно прогретых и слегка размягченных кипятком, на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, на ночь.
Лечиться домашними средствами можно только после постановки диагноза врачом и в сочетании с основной терапией.
Важно не назначать себе самостоятельно уколы, массаж или прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, может ухудшить состояние и привести к хронической форме болезни. Также не стоит пытаться усилить действие анальгетиков алкоголем.
Профилактические меры
Чтобы предотвратить повторное возникновение болезни, учитывайте следующие рекомендации:
- При сидячей или стоячей работе регулярно делайте перерывы для разминки спины и ног.
- Выбирайте полужесткую поверхность для сна, предпочтительно ортопедический матрас.
- Избегайте подъема тяжелых предметов.
- Сохраняйте спину в тепле.
- Используйте стул с высокой спинкой и подкладывайте валик под поясницу.
- Для укрепления костной ткани включайте в рацион продукты, богатые кальцием, и периодически принимайте витаминно-минеральные комплексы.
- Для восстановления тканей позвоночника добавьте в меню мясо с сухожилиями и хрящами или используйте аналогичные аптечные препараты.
- Ограничьте потребление твердых жиров, особенно если в вашей семье были случаи сосудистых заболеваний.
- Контролируйте свой вес.
Не забывайте о важности активности: старайтесь больше двигаться, занимайтесь бегом или быстрой ходьбой, плавайте и ежедневно выполняйте зарядку. Физическая активность должна соответствовать вашему состоянию здоровья и возрасту.

Вопрос-ответ
Какое лучшее лекарство от боли в ягодицах?
Обезболивающие, такие как ибупрофен (Адвил, Мотрин), напроксен (Алив) и ацетаминофен (Тайленол), могут быть полезны при боли в ягодицах в положении сидя или лёжа. Важно убедиться, что вы можете безопасно принимать эти препараты, исходя из вашей истории болезни.
Каковы причины боли в тазобедренном суставе, отдающей в ягодицу?
Боль в тазобедренном суставе, отдающая в ягодицу, — это общий симптом, который может быть признаком ряда патологий. Некоторые из наиболее распространенных причин включают: тендинопатия ягодичных мышц — это воспаление сухожилия ягодиц, которое часто развивается вследствие его дегенерации.
Советы
СОВЕТ №1
Обратитесь к врачу для диагностики. Боль в ягодице, отдающая в ногу, может быть симптомом различных заболеваний, таких как ишиас или грыжа межпозвоночного диска. Важно получить точный диагноз, чтобы выбрать правильное лечение.
СОВЕТ №2
Используйте тепло и холод для облегчения боли. Прикладывание теплого компресса к ягодице может помочь расслабить мышцы, а холодный компресс уменьшит воспаление. Чередуйте эти методы, чтобы достичь наилучшего эффекта.
СОВЕТ №3
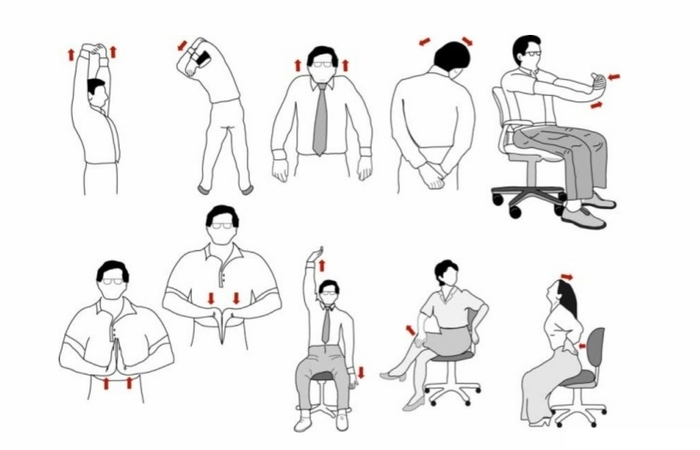
Регулярно выполняйте упражнения для укрепления мышц спины и ягодиц. Упражнения, такие как мостик или растяжка, могут помочь улучшить гибкость и снизить напряжение в области ягодиц, что может уменьшить боль.
СОВЕТ №4
Обратите внимание на свою осанку и ergonomics. Неправильная осанка при сидении или стоянии может усугубить боль. Используйте удобные стулья и старайтесь поддерживать правильное положение тела, чтобы снизить нагрузку на спину и ягодицы.