Что это такое
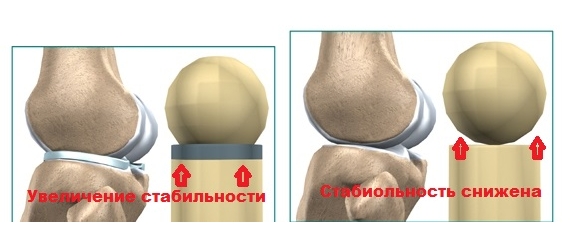
Стабильность суставов играет ключевую роль в функционировании опорно-двигательной системы. В здоровом состоянии сустав может двигаться в определенных направлениях с ограниченной амплитудой, что определяется физиологическими особенностями человеческого тела. Коленный сустав также должен выдерживать нагрузку, создаваемую весом человека.
Коленный сустав — самый крупный сустав в организме. Его анатомия включает сложную структуру:
- латеральные и медиальные мениски;
- бедренная кость;
- надколенник;
- большая берцовая кость;
- малоберцовая кость;
- кровеносные сосуды;
- мышцы;
- суставная капсула;
- костные мыщелки;
- сухожилия;
- нервные окончания.
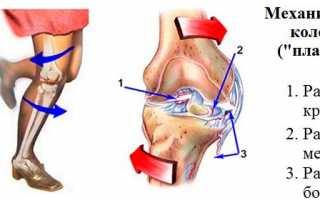
Особое внимание стоит уделить связкам. Связочный аппарат коленного сустава включает крестообразные и боковые связки, а также связки надколенника. Растяжение или разрыв этих связок может нарушить нормальную работу сустава. Это может привести к смещению колена при таких действиях, как бег, прыжки и даже простая ходьба. На начальных этапах колено можно вправить самостоятельно, но прогрессирование патологии может вызвать серьезные последствия.
Нестабильность колена — это состояние, при котором сустав теряет свою нормальную функцию и стабильность, что может проявляться в ощущении «провала» или «поскальзывания» колена. Врачи отмечают, что причиной этого могут быть травмы связок, дегенеративные изменения или заболевания, такие как остеоартрит. Для диагностики нестабильности колена специалисты используют физикальное обследование и визуализирующие методы, такие как МРТ.
Лечение нестабильности колена зависит от степени повреждения и может включать консервативные методы, такие как физиотерапия и использование ортезов, а также хирургическое вмешательство в более сложных случаях. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, чтобы восстановить функцию колена и предотвратить повторные травмы. Регулярные упражнения на укрепление мышц и улучшение координации также играют ключевую роль в реабилитации.

Причины
Посттравматический синдром может вызывать нестабильность суставов, особенно колена и надколенника. Причины этого состояния часто связаны с неправильным лечением или недостаточной реабилитацией. Основные факторы, способствующие развитию патологии, включают:
- падения;
- неправильное приземление после прыжков;
- чрезмерные нагрузки на сустав при атрофии связок;
- врожденные аномалии опорно-двигательного аппарата;
- дефицит необходимых минералов и витаминов;
- ошибки при выполнении упражнений в спорте.
Травмы могут затрагивать одну или несколько связок, а также сухожилия и мениски. В большинстве случаев лечение травм коленного сустава требует хирургического вмешательства.
Нестабильность сустава может проявляться в любом возрасте, но чаще всего наблюдается у людей, активно занимающихся спортом. Наибольшая вероятность травм колена возникает при следующих видах активности:
- велоспорт;
- тяжелая и легкая атлетика;
- баскетбол;
- футбол;
- лыжный спорт;
- бег.
Запущенные формы заболевания могут привести к частичной или полной неподвижности ноги, что может стать причиной инвалидности. Известны случаи смещения колена даже во время сна.
| Причина нестабильности колена | Симптомы | Методы лечения |
|---|---|---|
| Разрыв передней крестообразной связки (ПКС) | Боль, отек, ощущение нестабильности, щелчок в колене во время травмы, ограничение подвижности | Консервативное лечение (физиотерапия, иммобилизация), хирургическое лечение (реконструкция ПКС) |
| Разрыв задней крестообразной связки (ЗКС) | Боль, отек, ощущение «проваливания» колена назад, нестабильность при сгибании колена | Консервативное лечение (физиотерапия, иммобилизация), хирургическое лечение (реконструкция ЗКС) |
| Разрыв медиальной коллатеральной связки (МКС) | Боль на внутренней стороне колена, отек, нестабильность колена при вальгусной нагрузке | Консервативное лечение (физиотерапия, иммобилизация), хирургическое лечение (восстановление МКС) |
| Разрыв латеральной коллатеральной связки (ЛКС) | Боль на наружной стороне колена, отек, нестабильность колена при варусной нагрузке | Консервативное лечение (физиотерапия, иммобилизация), хирургическое лечение (восстановление ЛКС) |
| Повреждение менисков | Боль, отек, ограничение подвижности, ощущение «щелчка» или «блокировки» в колене | Консервативное лечение (физиотерапия, медикаментозная терапия), хирургическое лечение (менэктомия, репарация мениска) |
| Вывих надколенника | Сильная боль, отек, деформация колена, ощущение вывиха надколенника | Консервативное лечение (иммобилизация, физиотерапия), хирургическое лечение (восстановление связок, стабилизация надколенника) |
| Остеоартрит колена | Боль, отек, скованность, хруст в колене, ограничение подвижности | Консервативное лечение (физиотерапия, медикаментозная терапия, ортезы), хирургическое лечение (артроскопия, артропластика) |
| Слабость мышц бедра | Нестабильность колена, боль, повышенный риск травм | Укрепление мышц бедра с помощью физических упражнений |
Общая симптоматика и симптомы повреждения отдельных структур
Нестабильность сустава часто ошибочно принимается за обычное растяжение или разрыв связок. Симптомы и их выраженность зависят от поврежденной части сустава и степени травмы. Основные признаки этого состояния:
- умеренные или сильные боли в колене, усиливающиеся при вставании и ходьбе;
- хруст и треск в суставе;
- отечность мягких тканей, которая иногда может исчезнуть самостоятельно;
- ощущение отклонения ноги в сторону;
- наличие гематомы;
- неестественно увеличенная подвижность колена;
- деформация сустава;
- чувство подкашивания поврежденной ноги при попытке встать или пройти;
- затруднения в движении после травмы.
Кроме общих симптомов, существуют специфические признаки, указывающие на повреждение отдельных частей сустава. Травмы классифицируют на следующие виды:
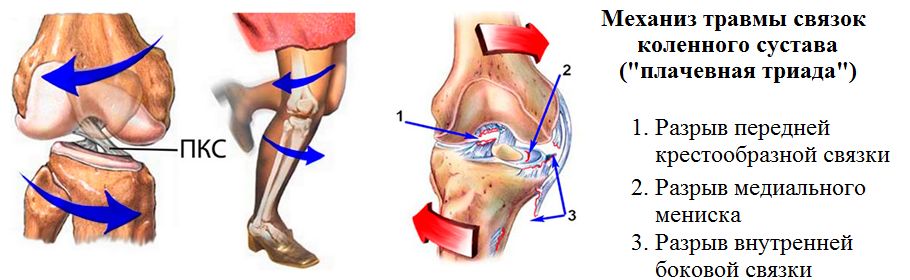
- Передняя — разрыв передней крестообразной связки (ПКС).
- Задняя — повреждение задней крестообразной связки (ЗКС).
- Медиальная.
- Латеральная.
- Комбинированная — наиболее серьезная травма, включающая повреждение нескольких частей колена одновременно.
Рассмотрим каждый тип более подробно.
Первый тип — травма ПКС. Причинами могут быть:
- прямой удар по колену сзади;
- резкий поворот тела без соответствующего поворота стопы и голени;
- падение на спину с прижатой к земле стопой;
- прыжок с приземлением на прямые ноги.
Симптомы зависят от степени тяжести:
- микроразрывы сопровождаются острой болью, отеком мягких тканей и небольшим ограничением подвижности колена;
- полный разрыв связки проявляется невыносимой болью, сильным отеком и ограниченной подвижностью.
Второй тип — разрыв ЗКС. Повреждение задней крестообразной связки часто связано с травмой мениска, ПКС, сухожилий и других связок. Причиной может быть прямой удар по колену спереди, возникающий в результате:
- ДТП;
- падения;
- занятий спортом (особенно в хоккее, футболе и регби).
Симптомы повреждения ЗКС включают:
- болевой синдром при сгибании ноги и ходьбе (особенно при подъеме по лестнице);
- потерю устойчивости при ходьбе;
- боль в области надколенника и внутренней части колена.
Третий и четвертый типы связаны с повреждением боковых связок. Эти травмы часто встречаются у спортсменов, особенно разрыв медиальной (внутренней) связки. Причиной служит удар спереди при развернутом положении колена, что приводит к травме капсульных элементов колена. Такие повреждения сопровождаются:
- сильной отечностью;
- ограничением подвижности;
- выраженной болью при нажатии на колено и при ходьбе;
- потерей устойчивости.
Пятый тип включает травмы, при которых повреждаются две и более части коленной структуры. Чаще всего страдают мениски — хрящевые элементы, которые амортизируют нагрузки и защищают колено. Повреждение может произойти по следующим причинам:
- врожденные патологии опорно-двигательного аппарата;
- чрезмерные нагрузки;
- недостаток жидкости во время занятий спортом;
- неправильное выполнение физических упражнений;
- бег по неровной местности;
- воспалительные процессы в хрящевой ткани.
Мениск может быть поврежден полностью или частично, а также защемлен. Медикаментозное лечение в данном случае неэффективно. Признаки повреждения мениска включают:
- резкую боль;
- треск;
- затруднения в движении;
- ощущение постороннего предмета в области колена;
- заклинивание колена;
- отек.
При любом виде травмы необходимо незамедлительно обратиться за медицинской помощью. Самолечение может привести к ухудшению состояния и развитию хронической формы заболевания.
Нестабильность колена — это состояние, при котором коленный сустав теряет свою нормальную функциональность, что может проявляться в ощущении «провала» или слабости. Люди, сталкивающиеся с этой проблемой, часто описывают дискомфорт при ходьбе или выполнении физических упражнений. Причинами нестабильности могут быть травмы связок, артрит или дегенеративные изменения.
Мнения о лечении варьируются: некоторые предпочитают консервативные методы, такие как физиотерапия и укрепляющие упражнения, в то время как другие рассматривают хирургическое вмешательство как более радикальное решение. Важно отметить, что индивидуальный подход к каждому случаю играет ключевую роль. Многие пациенты отмечают, что комплексный подход, включающий реабилитацию и изменение образа жизни, помогает значительно улучшить состояние и вернуть уверенность в движениях.

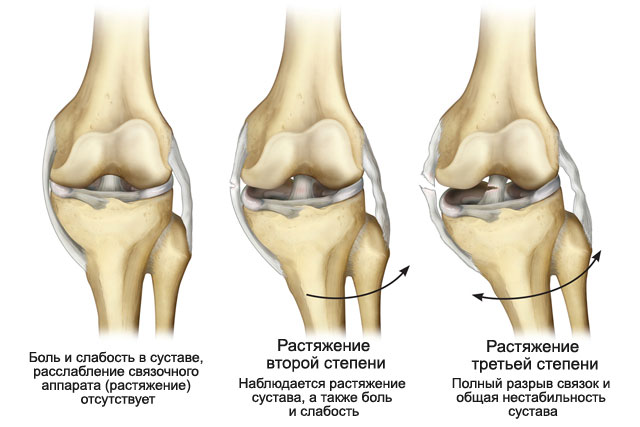
Степени повреждения связок
В зависимости от степени повреждения связок коленного сустава выделяют несколько форм тяжести:
- I степень — разрыв небольшого количества волокон;
- II степень — разрыв до 50% волокон;
- III степень — повреждение более 50% волокон.
Также различают уровни нестабильности, которые определяются расстоянием смещения бедренной и большой берцовой кости:
- легкая (до 5 мм);
- умеренная (от 5 до 10 мм);
- тотальная (от 10 мм).
При диагностировании последней стадии повреждения коленного сустава проводится замена на искусственный имплант.
Диагностика
Первоначальный этап диагностики включает осмотр пациента врачом. Основная сложность заключается в том, что многие обращаются за медицинской помощью спустя значительное время, когда поврежденные связки уже начали срастаться, и проявляется антеромедиальная нестабильность.
Врач проводит тесты и исследования, которые помогают определить тип заболевания. При ушибе передней крестообразной связки (ПКС) колено может смещаться назад, а при травме задней крестообразной связки (ЗКС) — вперед.
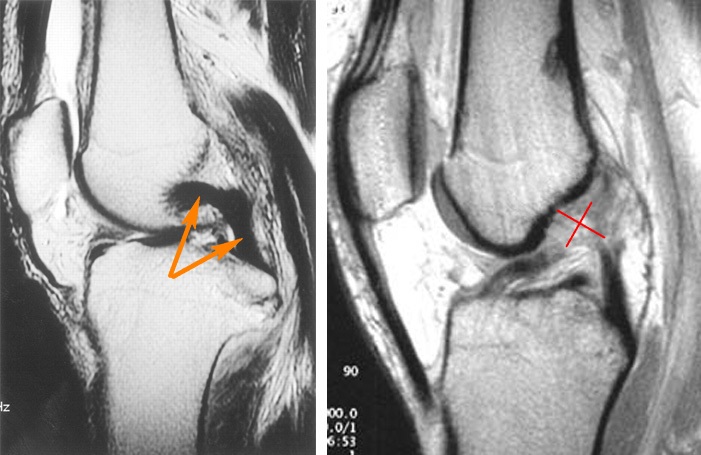
Для окончательной диагностики назначают дополнительные исследования, такие как МРТ, КТ, УЗИ, рентген и артроскопия.
Наиболее информативным методом является МРТ, так как она позволяет получить полное представление о состоянии всех компонентов сустава: менисков, хрящей, жировой и костной тканей, сосудов, связок и сухожилий. Если требуется оценить только состояние костной ткани, назначают рентгенографию.
Для более детального изучения сустава врач может рекомендовать артроскопию. Эта процедура включает следующие этапы:
- обескровливание исследуемой области с помощью специальных манжет;
- выполнение небольших разрезов;
- введение артроскопа с оптическим элементом для вывода изображения на экран;
- введение стерильной жидкости в полость для улучшения видимости;
- при необходимости врач может провести хирургические вмешательства.
Этот метод превосходит МРТ, так как изображение, получаемое с помощью артроскопа, можно увеличить более чем в 50 раз.
Если у пациента наблюдаются признаки кровоизлияния, назначают пункцию. Извлеченная жидкость отправляется на гистологическое исследование.

Лечение
Перед постановкой диагноза пострадавшему важно оказать первую медицинскую помощь. Это поможет снизить риск осложнений. Следуйте этим шагам:
- Зафиксируйте ногу в неподвижном состоянии и расположите её горизонтально.
- Наложите на поврежденный участок плотную повязку.
- Приложите лед к месту травмы (чтобы избежать обморожения, убирайте лед каждые 10 минут на 2–3 минуты).
- Если присутствуют сильные боли, дайте пациенту обезболивающее средство.
В зависимости от типа и степени тяжести травмы будет назначено соответствующее лечение.
Иммобилизация
В случае необходимости полной неподвижности сустава применяется метод иммобилизации. Это помогает снизить нагрузку на колено. По рекомендации врача процедура может быть назначена на срок от 3 до 10 дней. Для иммобилизации используются специальные бандажи, повязки и лонгеты. В некоторых случаях может быть наложен гипс.
В первые дни после травмы важно избегать физических нагрузок и теплового воздействия на поврежденный участок. Как только воспаление утихнет, пациенту следует начать разрабатывать сустав с помощью лечебной гимнастики. Это необходимо для предотвращения снижения подвижности ноги.
Лекарственные препараты
Медикаментозное лечение назначается, когда пациент испытывает боль или повреждение хрящевой ткани. Наиболее часто используются следующие группы препаратов:
- Нестероидные противовоспалительные средства. Эти препараты снижают воспаление и облегчают боль. К ним относятся Ибупрофен, Мидокалм, Диклофенак и другие. Врач определяет, какая форма препарата будет наиболее эффективной — мази или инъекции. Не рекомендуется самостоятельно заменять одну форму лекарства на другую.
- Средства, улучшающие кровообращение (например, Пентоксифиллин).
- Препараты, уменьшающие отек мягких тканей (например, L-лизина эсцин).
- Лекарства, восстанавливающие хрящевую ткань.
- Витаминные комплексы.
При наложении гипса на поврежденный участок может быть назначена дополнительная терапия в виде таблеток. Если пациенту рекомендовано носить съемный фиксатор, в курс лечения включаются противовоспалительные и обезболивающие мази.
Физиотерапия
Для ускорения восстановления пациентам иногда назначают физиотерапевтические процедуры. К ним относятся:
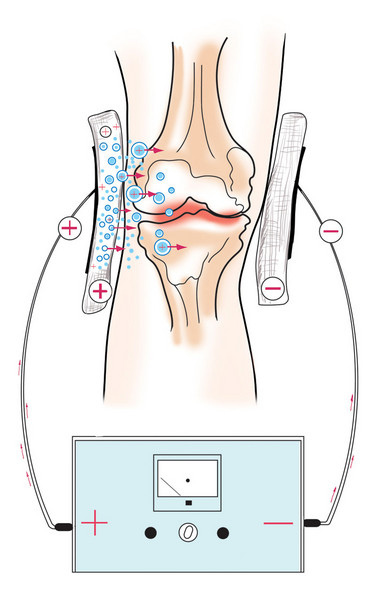
- Электрофорез — метод, при котором лекарственные вещества вводятся под кожу, а затем на пораженный участок воздействуют переменным током. Это способствует ускорению регенерации тканей, улучшению микроциркуляции, уменьшению отечности и болевых ощущений, а также активизации выработки витаминов организмом.
- УВЧ-терапия — воздействие на организм пациента электромагнитными волнами высокой частоты.
- Криотерапия — кратковременное воздействие на организм очень низкой температуры, что стимулирует обменные процессы. Это приводит к перезапуску эндокринной и иммунной систем, что ускоряет восстановительные процессы.
- Лазерная терапия — использование светового луча для воздействия на поврежденный участок, что помогает уменьшить воспаление и болевой синдром, а также ускоряет регенерацию клеток.
- Магнитотерапия — процедура, проводимая как в домашних условиях, так и в стационаре. Воздействие магнитов способствует уменьшению опухолей и отеков, улучшает кровообращение и снимает болевые ощущения.
- Электростимуляция — процедура, направленная на облегчение боли и снижение воспалительных процессов.
- Лечебные грязи и парафин — методы, эффективно используемые для симптоматического лечения, так как хорошо снимают болевой синдром.
- Лечебные ванны.
Физиотерапевтические процедуры могут назначаться как самостоятельный метод лечения, так и в сочетании с медикаментозной терапией.
Массаж и лфк
Когда пациент начинает восстанавливаться, ему назначают реабилитационные мероприятия. Это происходит примерно через 3–5 недель после начала лечения. В программу входят лечебная физкультура и массаж.
Сначала пациенту предлагают легкие упражнения для постепенного восстановления подвижности. По мере достижения результатов можно переходить к более интенсивным тренировкам.
После снятия бандажей начинается курс массажей. Это улучшает кровообращение в области повреждения и ускоряет обменные процессы, что способствует более быстрому восстановлению клеток.
Оперативное лечение
Хирургическое вмешательство рекомендуется, когда другие методы лечения неэффективны. Основные показания для операции включают разрыв мениска или связки, а также гемартроз. Существует три основных типа оперативного вмешательства:
- Микрохирургическое восстановление. Этот метод используется, если возможно сшить поврежденные ткани.
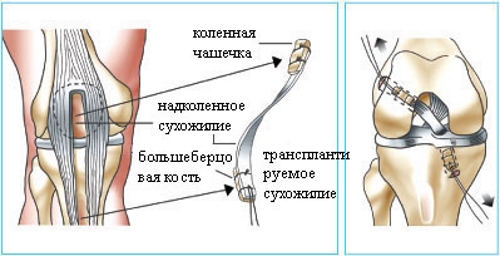
- Аутотрансплантация. Восстановление поврежденного участка происходит за счет пересадки тканей из здоровых связок пациента.
- Аллотрансплантация. Этот метод включает полную пересадку донорского сухожилия или связки.
Восстановительный период после операции обычно занимает около 6 месяцев.
Прогноз
По данным статистики, около 60% граждан России считают, что заболевания суставов практически не поддаются лечению, поэтому многие не спешат обращаться за медицинской помощью. Это мнение ошибочно.
Чем раньше человек обратится к врачу, тем выше вероятность полного выздоровления. Многое зависит от тяжести травмы. Однако пациенту важно строго следовать рекомендациям специалиста. При соблюдении назначенного плана лечения период реабилитации может значительно сократиться.
Что касается спортсменов, то при наличии нестабильности сустава о продолжении профессиональной карьеры можно забыть.
Профилактика и упражнения
Чтобы избежать негативных последствий травм, следуйте нескольким простым рекомендациям:
- выбирайте удобную и качественную обувь;
- ограничьте ношение обуви на высоких каблуках и платформе;
- при плоскостопии используйте специальные ортопедические стельки;
- спортсменам рекомендуется использовать бандажи для фиксации колена во время тренировок.
Не менее важен и рацион питания. Он должен включать продукты, богатые кальцием, белками, витаминами и минералами.
Регулярные разминки положительно влияют на организм, поддерживая эластичность тканей. Также важно пить достаточное количество жидкости во время физических упражнений.
Заключение
Нестабильность коленного сустава может привести к серьезным проблемам. Заботьтесь о своем здоровье и при первых признаках обращайтесь за медицинской помощью.
Вопрос-ответ
Как лечить нестабильность суставов?
Лекарственные средства: безрецептурные обезболивающие, такие как НПВП, могут помочь уменьшить боль и отёк. Для уменьшения отёка также могут быть назначены инъекции стероидов. Покой: обеспечьте покой повреждённому суставу и избегайте движений, требующих поднятия руки над головой. Для ускорения заживления можно носить поддерживающее приспособление в течение 2 недель.
Сколько лечится нестабильность коленного сустава?
Лечение нестабильности коленного сустава: вопрос-ответ. ЛФК, ортезы и физиотерапия эффективны на ранних стадиях. Сколько длится восстановление после артроскопии? Полное восстановление занимает 3-4 месяца.
Каковы симптомы нестабильности коленного сустава?
Симптомы нестабильности суставов: локальный отек мягких тканей, болевой синдром, особенно под нагрузкой и при резких движениях, ощущение неустойчивости (например, при нестабильности коленного сустава), излишняя подвижность, «разболтанность» сустава.
Как лечить нестабильность надколенника?
Лечение хронической нестабильности надколенника тем или иным способом является, по сути, хирургическим. Абсолютно большая часть случаев привычного вывиха надколенника нуждается в артроскопической ревизии (всесторонний осмотр) коленного сустава и удалении хрящевых (хондральных) свободных и фиксированных тел.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах нестабильности колена. Раннее обращение за медицинской помощью поможет избежать серьезных повреждений и ускорит процесс восстановления.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц вокруг коленного сустава. Сильные мышцы помогут стабилизировать колено и снизить риск повторных травм.
СОВЕТ №3
Используйте ортопедические средства, такие как бандажи или наколенники, чтобы поддерживать колено во время физической активности. Это поможет уменьшить нагрузку на сустав и предотвратить дальнейшую нестабильность.
СОВЕТ №4
Следите за своим весом и придерживайтесь здорового питания. Избыточный вес увеличивает нагрузку на коленные суставы, что может усугубить нестабильность и привести к дополнительным проблемам.